瘢痕性脱毛症は、毛包が破壊され、永久的な脱毛を引き起こす疾患です。
この記事では、薄毛に悩む男性患者の皆様に向けて、瘢痕性脱毛症の進行を防ぐための様々な治療法と、日常生活で実践できる予防策について詳しく解説します。
早期の診断と適切な治療、そして根気強いケアが、症状の改善とQOLの向上につながります。専門医と連携し、ご自身に合った対策を見つけることが大切です。
この記事の執筆者

AGAメディカルケアクリニック 統括院長
前田 祐助
【経歴】
慶應義塾大学医学部医学研究科卒業
慶應義塾大学病院 初期臨床研修課程終了
大手AGAクリニック(院長)を経て、2018年に薄毛・AGA治療の「AGAメディカルケアクリニック」新宿院を開設
2020年に横浜院、2023年に東京八重洲院を開設
資格・所属学会・症例数
【資格】
- 医師免許
- ⽇本医師会認定産業医
- 医学博士
【所属学会】
- 日本内科学会
- 日本美容皮膚科学会
- 日本臨床毛髪学会
【症例数】
3万人以上※
※2018年5月~2022年12月AGAメディカルケアクリニック全店舗の延べ患者数
早期介入が運命を分ける – 治療開始のタイミング

瘢痕性脱毛症の治療において、最も重要な要素の一つが治療を開始するタイミングです。
毛包の破壊が進行する前に適切な対応をすることで、脱毛範囲の拡大を抑え、将来的な治療の選択肢を広げることができます。
わずかな頭皮の異変も見逃さず、早期に専門医の診断を受けることが、治療成功への第一歩です。
瘢痕性脱毛症のサインと専門医への相談
頭皮の赤み、かゆみ、痛み、あるいは小さなブツブツやフケのようなものが初期の症状として現れることがあります。これらは炎症のサインであり、毛包破壊が始まっている可能性を示唆します。
これらの症状に気づいたら、自己判断せずに速やかに皮膚科、特に頭髪治療を専門とする医師に相談することが重要です。早期の診断が、その後の治療法を決定する上で大きな意味を持ちます。
専門医による診断の重要性
専門医は、視診やダーモスコピー(拡大鏡検査)、場合によっては皮膚生検を通じて、瘢痕性脱毛症の正確な診断を行います。

原因が自己免疫疾患なのか、感染症なのか、あるいは他の要因なのかを特定することで、最も効果的な治療法を選択できます。この診断プロセスが、治療の成否を左右すると言っても過言ではありません。
治療開始の遅れがもたらす影響
治療の開始が遅れると、毛包の破壊が進行し、瘢痕組織が広がってしまう可能性があります。
一度瘢痕化した部位の毛髪再生は困難であるため、脱毛範囲が広がるほど、治療の選択肢は限られ、植毛などの外科的治療の必要性が高まることがあります。
進行を防ぐためには、迅速な行動が求められます。
治療開始タイミングの目安
| 症状の段階 | 推奨される行動 | 期待される効果 |
|---|---|---|
| 初期症状(赤み、かゆみ、軽度の脱毛) | 速やかに専門医を受診 | 炎症の抑制、進行の遅延・停止 |
| 症状の進行(脱毛範囲の拡大、瘢痕の兆候) | 専門医による積極的な治療介入 | 活動性の鎮静化、さらなる毛包破壊の阻止 |
| 瘢痕形成後(活動性なし) | 美容的改善のための治療(植毛など)を検討 | 外見の改善、QOL向上 |
外用薬による炎症制御 – ステロイドと免疫抑制剤の使い分け

瘢痕性脱毛症の治療において、外用薬は炎症を抑え、毛包破壊の進行を防ぐための基本的なアプローチです。
特に活動性の炎症が見られる場合に有効で、ステロイド外用薬や免疫抑制外用薬が主に使用されます。これらの薬剤は、専門医の指導のもと、症状や原因に応じて適切に使い分けることが大切です。
ステロイド外用薬の役割と効果
ステロイド外用薬は、強力な抗炎症作用を持ち、頭皮の赤み、腫れ、かゆみといった炎症症状を迅速に軽減します。これにより、炎症による毛包へのダメージを抑え、脱毛の進行を遅らせる効果が期待できます。
ステロイドの強さや使用期間は、症状の程度や範囲、患者さんの状態を考慮して専門医が決定します。
ステロイド外用薬の種類と選択
- ベリーストロングクラス
- ストロングクラス
- ミディアムクラス
- ウィーククラス
専門医はこれらのランクの中から、症状に最も適した薬剤を選択します。自己判断での使用や長期連用は副作用のリスクを高めるため、必ず医師の指示に従ってください。
免疫抑制外用薬の適用
タクロリムス軟膏やピメクロリムス軟膏といったカルシニューリン阻害薬は、ステロイドとは異なる作用で免疫反応を抑制し、炎症を鎮めます。
ステロイドの長期使用が懸念される場合や、ステロイドで効果が不十分な場合、あるいは副作用のリスクを低減したい場合に選択されることがあります。
特に顔面や頭皮の薄い部分への使用に適している場合があります。
外用薬治療の注意点
| 薬剤の種類 | 主な効果 | 使用上の注意点 |
|---|---|---|
| ステロイド外用薬 | 強力な抗炎症作用 | 長期連用による皮膚萎縮、毛細血管拡張などの副作用リスク。医師の指示遵守。 |
| 免疫抑制外用薬(タクロリムス等) | 免疫反応の抑制、抗炎症作用 | 使用初期の刺激感(ヒリヒリ感、熱感)。紫外線対策の重要性。 |
外用薬治療は、根気強く継続することが重要です。効果の発現には時間がかかることもあり、定期的な専門医の診察を受けながら、治療計画を調整していく必要があります。
内服薬治療 – 全身からのアプローチで進行を阻止
瘢痕性脱毛症の原因や活動性の程度によっては、外用薬だけではコントロールが難しい場合があります。そのような場合には、内服薬による全身的な治療アプローチが検討されます。

内服薬は、体の中から炎症や異常な免疫反応を抑えることで、毛包破壊の進行を防ぐことを目的とします。専門医が症状や原因を正確に診断し、適切な薬剤を選択することが重要です。
免疫抑制剤の内服
自己免疫が関与するタイプの瘢痕性脱毛症(例:毛孔性扁平苔癬、円板状エリテマトーデスなど)では、免疫抑制剤の内服が有効な場合があります。
シクロスポリンやアザチオプリン、メトトレキサートなどが用いられることがありますが、これらの薬剤は効果が高い一方で、副作用のリスクも伴います。
そのため、定期的な血液検査などを行いながら、専門医が慎重に投与量を調整し、患者さんの状態を管理します。
内服免疫抑制剤の選択基準
内服免疫抑制剤の選択は、疾患の種類、重症度、患者さんの全身状態、併用薬などを総合的に考慮して決定します。
治療開始前には、期待される効果と潜在的な副作用について、専門医から十分な説明を受けることが大切です。
抗生物質や抗真菌薬の内服
細菌感染や真菌感染が原因で毛包炎が悪化し、瘢痕性脱毛症を引き起こす場合があります。この場合、原因となる微生物に合わせた抗生物質や抗真菌薬の内服治療が行われます。
感染症をコントロールすることで、炎症を鎮静化し、さらなる毛包破壊を防ぎます。
感染症が疑われる場合の対応
| 感染の種類 | 主な原因菌/真菌 | 代表的な内服薬 |
|---|---|---|
| 細菌感染 | 黄色ブドウ球菌など | ミノサイクリン、ドキシサイクリンなど |
| 真菌感染(白癬など) | 白癬菌など | テルビナフィン、イトラコナゾールなど |
その他の内服薬
炎症を抑える目的で、非ステロイド性抗炎症薬(NSAIDs)が補助的に使用されることもあります。また、特定の疾患(例:サルコイドーシス)が原因の場合には、その疾患特有の治療薬が用いられます。
いずれの内服薬治療も、専門医の厳密な管理下で行うことが、安全かつ効果的な治療の鍵となります。
注射療法とレーザー治療 – 局所的な集中治療

瘢痕性脱毛症の治療において、外用薬や内服薬で効果が不十分な場合や、特定の限局した部位に強い炎症がある場合には、注射療法やレーザー治療といった局所的な集中治療が検討されることがあります。
これらの治療法は、病変部に直接作用することで、より高い効果を目指すものです。専門医が症状や範囲を評価し、適切な治療法を選択します。
ステロイド局所注射
ステロイド局所注射は、炎症が強い限局した瘢痕部位や、活動性の脱毛斑に対して行われる治療法です。病変部に直接ステロイドを注射することで、高濃度の薬剤を効率的に作用させ、強力に炎症を抑制します。
これにより、かゆみや痛みの軽減、脱毛範囲の拡大抑制、そして一部では毛髪の再生を促す効果も期待できます。治療は数週間から数ヶ月の間隔で行われることが一般的です。
ステロイド局所注射の適用と注意点
- 活動性の高い小さな脱毛斑
- 肥厚した瘢痕
- ケロイド状の病変
注射時の痛みや、頻回・大量投与による皮膚萎縮、陥凹などの副作用のリスクがあるため、専門医による慎重な判断と手技が必要です。
レーザー治療の可能性
近年、一部の瘢痕性脱毛症に対してレーザー治療が試みられています。特に、エキシマレーザーやフラクショナルレーザーなどが、炎症の抑制や組織の再構築を促す目的で使用されることがあります。
レーザー治療は、特定の波長の光を病変部に照射することで、免疫反応の調整やコラーゲン産生の促進などを介して効果を発揮すると考えられています。
しかし、瘢痕性脱毛症に対するレーザー治療の効果や安全性については、まだ確立された見解はなく、研究段階の部分も多いのが現状です。
専門医とよく相談し、期待できる効果とリスクを理解した上で検討することが重要です。
レーザー治療の種類と期待される作用
| レーザーの種類 | 期待される主な作用 | 対象となる可能性のある状態 |
|---|---|---|
| エキシマレーザー | 免疫抑制作用、抗炎症作用 | 毛孔性扁平苔癬、円形脱毛症(瘢痕化の初期) |
| フラクショナルレーザー | 皮膚の再構築促進、瘢痕組織の改善 | 安定期の瘢痕、植毛前の瘢痕改善 |
これらの局所治療は、単独で行われることもあれば、他の治療法と組み合わせて行われることもあります。治療方針は、個々の患者さんの状態に応じてテーラーメイドで決定されます。
外科的治療 – 毛髪移植と頭皮再建術
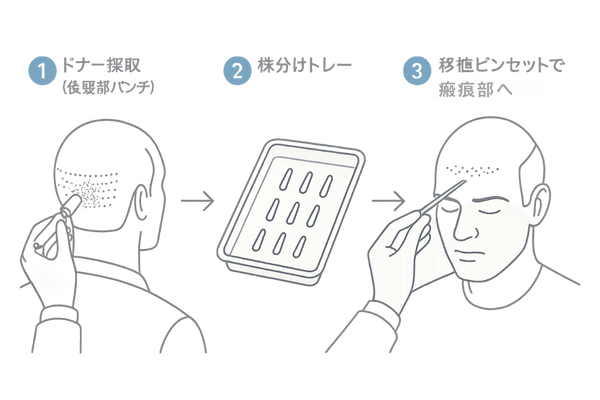
瘢痕性脱毛症によって失われた毛髪を回復させるための手段として、外科的治療が選択肢となることがあります。代表的なものに自毛植毛があり、その他にも瘢痕組織の状態や範囲に応じて頭皮再建術などが検討されます。
これらの手術は、疾患の活動性が完全に沈静化し、頭皮の状態が安定していることが前提となります。専門的な知識と技術を持つ医師による慎重な判断と施術が求められます。
自毛植毛による毛髪回復
自毛植毛は、後頭部や側頭部などの男性ホルモンの影響を受けにくい部位から、自身の健康な毛包を採取し、瘢痕によって毛髪が失われた部位に移植する手術です。
瘢痕組織は血流が悪く、通常の頭皮に比べて移植毛の生着率が低い傾向があるため、高度な技術と経験が必要です。
専門医は、瘢痕の硬さや厚み、血流の状態を評価し、適切な術式(FUE法、FUT法など)や移植密度を決定します。
植毛手術の適合条件
- 疾患の活動性が完全に停止していること(通常、最低6ヶ月~1年以上)
- 十分な量のドナー毛が存在すること
- 瘢痕組織の状態がある程度良好であること(血流、柔軟性)
瘢痕部への植毛におけるポイント
| 評価項目 | 良好な状態 | 課題となる状態 |
|---|---|---|
| 瘢痕の血流 | 比較的良好 | 乏しい(蒼白、硬い) |
| 瘢痕の柔軟性 | 柔らかい | 硬く、可動性が乏しい |
| 瘢痕の厚み | 薄い~中程度 | 非常に厚い、または薄すぎる |
場合によっては、複数回の手術や、瘢痕組織を改善するための前処置(フラクショナルレーザー照射など)が必要になることもあります。
植毛手術は、瘢痕性脱毛症の治療において、美容的な改善を目指す有力な選択肢ですが、限界もあることを理解しておくことが大切です。
頭皮再建術(瘢痕修正術、組織拡張器など)
広範囲の瘢痕や、植毛だけでは十分な改善が見込めない場合には、頭皮再建術が検討されることがあります。
これには、瘢痕組織を切除して周囲の健康な頭皮で縫合する瘢痕修正術や、組織拡張器(ティッシュエキスパンダー)を用いて健康な頭皮を伸展させ、瘢痕部を覆う方法などがあります。
これらの手術は、より専門的な形成外科の技術を要し、入院が必要となることもあります。手術の適応や方法は、瘢痕の状態や患者さんの希望を考慮して、専門医が総合的に判断します。
日常生活での予防策 – 頭皮環境を守る具体的方法
瘢痕性脱毛症の進行を防ぐ、あるいは発症リスクを低減するためには、日常生活における頭皮ケアが重要です。
頭皮への物理的な刺激を避け、清潔な状態を保ち、炎症を引き起こす可能性のある要因を排除することが基本となります。これらの予防策は、治療中の効果を高めるためにも役立ちます。
正しい洗髪方法と頭皮ケア
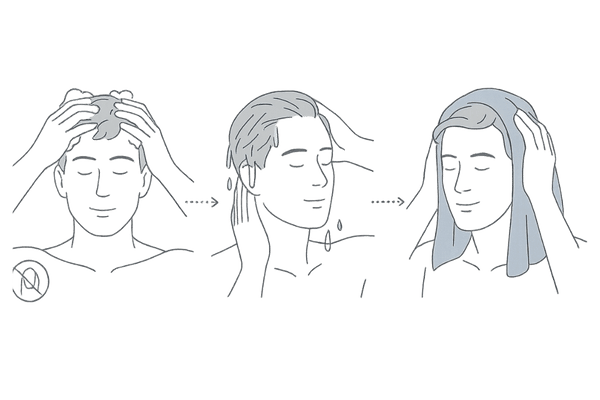
頭皮を清潔に保つことは、感染症の予防や炎症の悪化を防ぐ上で大切です。しかし、洗いすぎや強い刺激は逆効果になることもあります。
低刺激性のシャンプーを選び、爪を立てずに指の腹で優しくマッサージするように洗い、十分にすすぎましょう。
洗髪後は、ドライヤーで頭皮を優しく乾かし、湿った状態を長時間放置しないように心掛けます。
頭皮ケア製品の選び方
| 製品タイプ | 選ぶ際のポイント | 避けるべき成分例 |
|---|---|---|
| シャンプー | アミノ酸系、弱酸性、無香料、無着色 | 強力な界面活性剤(ラウリル硫酸Na等)、刺激の強い香料 |
| コンディショナー | 頭皮に直接つかないように毛先中心に使用 | シリコン(毛穴詰まりの可能性)※意見が分かれる部分 |
| 育毛剤・トニック | 炎症を悪化させないか専門医に相談 | アルコール濃度が高いもの、刺激成分 |
物理的刺激からの保護
過度なブラッシング、きつすぎるヘアスタイル(ポニーテール、編み込みなどによる牽引)、頻繁なパーマやカラーリングは、頭皮や毛包に負担をかけ、炎症や毛包破壊を引き起こす原因となり得ます。
特に、既に炎症がある場合や瘢痕性脱毛症と診断されている場合は、これらの刺激を極力避けることが進行を防ぐために重要です。
避けるべき頭皮への習慣的行動
- 強く引っ張るようなブラッシング
- 毎日同じ分け目で髪をきつく結ぶ
- 頻繁な化学処理(パーマ、カラーリング)
また、紫外線も頭皮にダメージを与え、炎症を悪化させる可能性があります。外出時には帽子を着用するか、頭皮用の日焼け止めを使用するなどして、紫外線対策を心掛けましょう。
ストレス管理と生活習慣の改善による予防効果

ストレスや不規則な生活習慣は、免疫機能のバランスを崩し、炎症を悪化させる可能性があります。
瘢痕性脱毛症の直接的な原因ではないものの、これらの要因が症状の進行や治療効果に影響を与えることは否定できません。
心身の健康を保つことは、頭皮環境を整え、治療をサポートする上で大切です。進行を防ぐためにも、日々の生活を見直してみましょう。
ストレスが免疫と炎症に与える影響
慢性的なストレスは、自律神経の乱れやホルモンバランスの変動を引き起こし、免疫系の過剰な反応を招くことがあります。
これにより、頭皮の炎症が悪化したり、自己免疫性の瘢痕性脱毛症の活動性が高まったりする可能性があります。
適度な運動、趣味の時間、十分な睡眠など、自分に合ったストレス解消法を見つけ、実践することが重要です。
ストレス軽減のための具体的な取り組み
| 取り組みのカテゴリー | 具体例 | 期待される効果 |
|---|---|---|
| リラクゼーション | 深呼吸、瞑想、ヨガ、アロマテラピー | 心身の緊張緩和、自律神経の調整 |
| 適度な運動 | ウォーキング、ジョギング、水泳 | 気分転換、血行促進、睡眠の質の向上 |
| 趣味・娯楽 | 音楽鑑賞、読書、ガーデニング、旅行 | 気晴らし、ポジティブな感情の喚起 |
バランスの取れた食事と良質な睡眠
健康な毛髪と頭皮を維持するためには、バランスの取れた食事が不可欠です。タンパク質、ビタミン(特にビタミンB群、C、E)、ミネラル(亜鉛、鉄など)を十分に摂取しましょう。
抗酸化作用のある食品(緑黄色野菜、果物など)も、炎症を抑えるのに役立つ可能性があります。一方、脂質の多い食事や加工食品の過剰摂取は控えるように心掛けましょう。
また、良質な睡眠は、体の修復機能や免疫機能を正常に保つために重要です。毎日同じ時間に寝起きするなど、規則正しい睡眠習慣を確立し、十分な睡眠時間を確保しましょう。
睡眠不足はストレス耐性を低下させ、炎症を悪化させる要因にもなります。
早期発見・早期治療で防げる進行悪化
瘢痕性脱毛症は、一度毛包が破壊されると元に戻らない不可逆的な脱毛症です。しかし、早期に発見し、適切な治療を開始することで、病気の進行を遅らせたり、止めたりすることが可能です。
頭皮の些細な変化を見逃さず、専門医の診断を速やかに受けることが、毛髪を守るための最も重要な鍵となります。
自己判断で放置したり、効果の不明な民間療法に頼ったりすることは、貴重な治療機会を失うことにつながりかねません。
「進行を防ぐ」ための診断と治療の連携
皮膚科専門医は、症状や皮膚生検の結果などから瘢痕性脱毛症の種類と活動性を正確に診断します。この診断に基づいて、ステロイド外用薬、免疫抑制剤、抗生物質など、原因に応じた治療法が選択されます。
治療の目標は、まず炎症を鎮め、毛包破壊の進行を食い止めることです。治療効果を定期的に評価し、必要に応じて治療法を調整していくことで、より効果的に進行を防ぐことができます。
治療効果の評価指標
| 評価項目 | 改善のサイン | 悪化・停滞のサイン |
|---|---|---|
| 自覚症状 | かゆみ、痛み、赤みの軽減・消失 | 症状の持続・悪化 |
| 他覚所見(医師の診察) | 脱毛範囲の拡大停止、炎症所見の改善 | 脱毛範囲の拡大、新たな脱毛斑の出現 |
| ダーモスコピー所見 | 毛孔周囲の炎症軽減、毛孔の残存 | 毛孔の消失、瘢痕化の進行 |
患者自身による観察と記録の重要性
治療効果を正確に把握し、適切なタイミングで治療法を調整するためには、患者さん自身による日々の頭皮状態の観察と記録も役立ちます。
スマートフォンで定期的に写真を撮ったり、症状の変化をメモしたりすることで、診察時に医師へ正確な情報を提供できます。
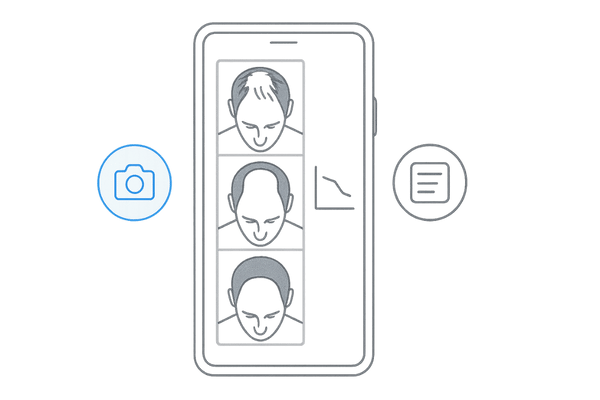
これにより、より的確な診断と治療方針の決定につながり、結果として進行を防ぐ一助となります。
治療継続のポイントと長期管理計画
瘢痕性脱毛症の治療は、一朝一夕に終わるものではなく、多くの場合、長期的な管理が必要です。
症状が改善しても、自己判断で治療を中断すると再燃する可能性があるため、専門医の指示に従い、根気強く治療を継続することが大切です。
また、活動性が落ち着いた後も、定期的なフォローアップを受け、良好な状態を維持するための計画を立てることが重要になります。
治療のモチベーション維持と専門医との連携
長期にわたる治療では、時にモチベーションの維持が難しくなることもあります。治療効果がすぐには現れなかったり、副作用に悩まされたりすることもあるかもしれません。
そのような時は、一人で抱え込まず、専門医や医療スタッフに相談しましょう。不安や疑問を共有し、治療目標を再確認することで、前向きに治療に取り組むことができます。
信頼できる専門医との良好な関係が、治療継続の大きな支えとなります。
長期管理における定期検診の役割
疾患の活動性が沈静化した後も、定期的な専門医の診察は重要です。
再燃の兆候を早期に捉えたり、副作用の有無を確認したりするだけでなく、頭皮全体の健康状態をチェックし、必要に応じてスキンケア指導や生活習慣のアドバイスを受けることができます。
検診の頻度は、個々の状態によって異なりますが、医師の指示に従いましょう。
治療中断のリスクと再発予防
| 治療段階 | 自己判断による中断のリスク | 専門医の指示に基づく対応 |
|---|---|---|
| 活動期治療中 | 症状の急激な悪化、治療効果の喪失 | 定期的な効果判定と薬剤調整 |
| 維持療法中 | 再燃、潜行性の進行 | 徐々の薬剤減量、定期的な状態確認 |
| 寛解期(活動性なし) | 再発の可能性(特に一部の疾患) | 定期的なフォローアップ、再発予防策の指導 |
瘢痕性脱毛症と診断された場合、それは生涯にわたる付き合いになることもあります。しかし、適切な治療と管理を行えば、症状の進行をコントロールし、QOLを維持することは十分に可能です。
専門医と二人三脚で、長期的な視点に立った治療計画を立て、粘り強く取り組んでいきましょう。
よくある質問
Reference
HARRIES, M. J., et al. Management of primary cicatricial alopecias: options for treatment. British Journal of Dermatology, 2008, 159.1: 1-22.
FILBRANDT, Rebecca, et al. Primary cicatricial alopecia: diagnosis and treatment. Cmaj, 2013, 185.18: 1579-1585.
KANTI, Varvara, et al. Cicatricial alopecia. JDDG: Journal der Deutschen Dermatologischen Gesellschaft, 2018, 16.4: 435-461.
OHYAMA, Manabu. Primary cicatricial alopecia: recent advances in understanding and management. The Journal of dermatology, 2012, 39.1: 18-26.
TOSTI, Antonella; DUQUE-ESTRADA, Bruna. Treatment strategies for alopecia. Expert opinion on pharmacotherapy, 2009, 10.6: 1017-1026.
SUMMERS, Pamela; KYEI, Angela; BERGFELD, Wilma. Central centrifugal cicatricial alopecia–an approach to diagnosis and management. International journal of dermatology, 2011, 50.12: 1457-1464.
HARRIES, Matthew J.; PAUS, Ralf. The pathogenesis of primary cicatricial alopecias. The American journal of pathology, 2010, 177.5: 2152-2162.
UNGER, Walter; UNGER, Robin; WESLEY, Carlos. The surgical treatment of cicatricial alopecia. Dermatologic therapy, 2008, 21.4: 295-311.
PRICE, Vera; MIRMIRANI, Paradi (ed.). Cicatricial alopecia: an approach to diagnosis and management. Springer Science & Business Media, 2011.
瘢痕性脱毛症の関連記事




