髪のボリュームが減ってきた、抜け毛が気になる、といった悩みは非常にデリケートな問題です。その原因は遺伝や生活習慣だけにあるのではありません。
実は、私たちの体内で分泌される「ホルモン」のバランスが、髪の健康に深く関わっています。
ホルモンは、髪の成長サイクルを正常に保つために重要な役割を担っており、そのバランスが崩れると、薄毛や抜け毛の直接的な引き金となることがあります。
この記事では、薄毛の原因を探る上で重要なホルモン検査について、どのような項目を調べ、何がわかるのかを詳しく解説します。
男性ホルモン検査
男性の薄毛、特に男性型脱毛症(AGA)を考える上で、男性ホルモンの検査は非常に重要です。髪の悩みを持つ多くの男性にとって、原因を特定し、適切な対策を講じるための鍵となります。
男性ホルモンと一言でいっても、複数の種類があり、それぞれが髪の毛に対して異なる働きをします。検査によってこれらのホルモンの量を正確に測定し、薄毛との関連性を評価します。
AGAとテストステロンの関係
テストステロンは、一般的に「男性らしさ」を作るホルモンとして知られています。筋肉や骨格の発達を促すだけでなく、精神的な活力にも影響を与えます。
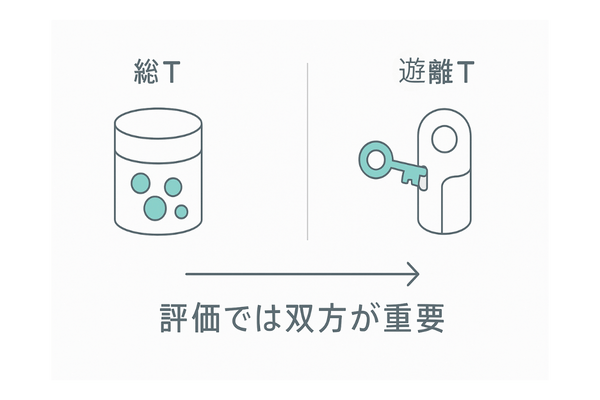
このテストステロンには、血液中でタンパク質と結合している「総テストステロン」と、結合せずに単独で存在し、直接的に細胞へ作用する「遊離テストステロン(フリーテストステロン)」があります。
薄毛との関連で特に注目するのは、この遊離テストステロンです。
遊離テストステロン自体が直接薄毛を引き起こすわけではありません。
しかし、これが頭皮に存在する特定の酵素と結びつくことで、より強力な男性ホルモンへと変化し、髪の成長を妨げる要因となります。
したがって、AGAの評価においては、総テストステロンと遊離テストステロンの両方の量を把握し、体内のホルモン環境がどのような状態にあるかを知ることが大切です。
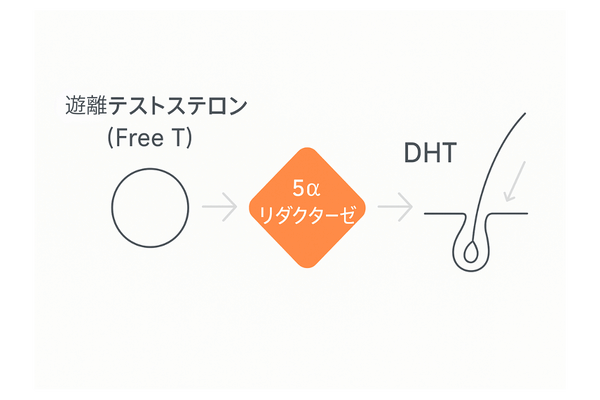
DHT(ジヒドロテストステロン)の役割
薄毛、特にAGAの直接的な原因物質として知られているのが、DHT(ジヒドロテストステロン)です。
DHTは、遊離テストステロンが頭皮の毛乳頭細胞などに存在する「5αリダクターゼ」という還元酵素と結合することで生成します。
このDHTが、毛乳頭細胞にある男性ホルモン受容体と結合すると、髪の成長を抑制する信号が出されます。その結果、髪の毛の成長期が短くなり、十分に太く長く成長する前に抜け落ちてしまいます。
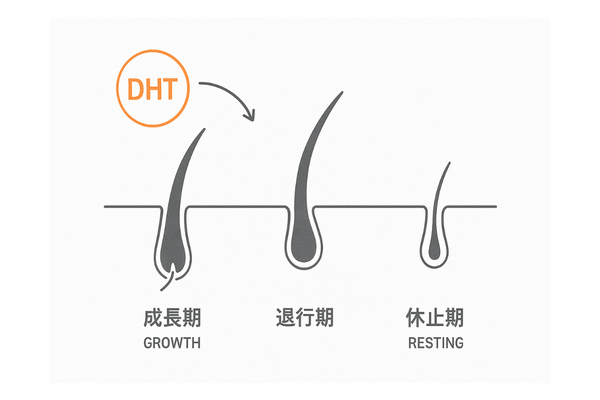
このサイクルが繰り返されることで、髪の毛は徐々に細く、短くなり、地肌が目立つようになるのです。
つまり、AGAの進行度は、テストステロンの量そのものよりも、DHTへの変換のしやすさや、男性ホルモン受容体の感受性の高さに大きく影響されます。
ホルモン検査でDHTの血中濃度を測定することは、AGAの活動性を評価し、治療方針を決定する上で重要な指標となります。
SHBG(性ホルモン結合グロブリン)とは
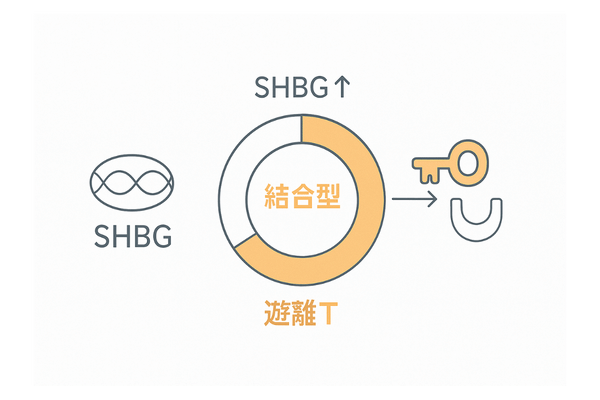
SHBG(性ホルモン結合グロブリン)は、肝臓で作られるタンパク質の一種で、血中を循環する性ホルモン(テストステロンやエストロゲン)と結合する性質を持っています。
SHBGがテストステロンと結合すると、そのテストステロンはホルモンとしての活性を失います。一方で、SHBGと結合していない遊離テストステロンは、細胞に作用できる活性型ホルモンです。
つまり、血中のSHBGの量が多ければ、活性型の遊離テストステロンの割合は低くなり、逆にSHBGの量が少なければ、遊離テストステロンの割合は高まります。
このため、SHBGの値を測定することは、体内で実際に作用している男性ホルモンの量を間接的に評価するために役立ちます。
総テストステロンの値が正常範囲内であっても、SHBGの値によっては遊離テストステロンの量が変動し、薄毛に影響を与える可能性があるのです。
男性ホルモン関連の主な検査項目
| 検査項目 | 主な役割 | 薄毛との関連性 |
|---|---|---|
| テストステロン(総・遊離) | 男性機能の維持、筋肉・骨格の発達 | AGAの原因物質であるDHTの原料となる。 |
| DHT | 胎児期の男性生殖器の発達に関与 | 毛乳頭細胞に作用し、髪の成長期を短縮させる。 |
| SHBG | 性ホルモンと結合し、その活性を調節する | 活性型テストステロンの量を左右し、間接的に影響する。 |

女性ホルモン検査
女性の薄毛や抜け毛の悩みも、ホルモンバランスの乱れが深く関わっているケースが少なくありません。
特に、ライフステージの変化(思春期、妊娠・出産、更年期)に伴うホルモン分泌の変動は、髪の健康に大きな影響を与えます。
女性ホルモン検査は、現在のホルモン状態を客観的に評価し、薄毛の原因がどこにあるのかを探るための重要な手がかりとなります。

エストラジオール(E2)と髪の健康
エストラジオール(E2)は、女性ホルモンであるエストロゲンの一種で、最も活性が強いものです。エストラジオールには、髪の成長期を維持し、髪にハリやコシ、ツヤを与える働きがあります。
いわば「髪を育むホルモン」ともいえます。このエストラジオールの分泌は、妊娠・出産期や更年期に大きく変動します。
産後に抜け毛が増えるのは、妊娠中に高まっていたエストラジオールの分泌量が出産後に急激に減少するためです。
また、更年期に入り卵巣機能が低下すると、エストラジオールの分泌量も全体的に減少し、髪が細くなったり、地肌が透けて見えたりする「びまん性脱毛」の原因となることがあります。
検査でエストラジオールの値を調べることは、特に成人女性の薄毛の原因を評価する上で大切です。
プロゲステロンと月経周期の影響
プロゲステロンは、排卵後から次の月経までの期間(黄体期)に多く分泌される女性ホルモンです。妊娠を維持する働きや、体温を上昇させる作用などがあります。
髪との直接的な関連はエストラジオールほど強くはありませんが、月経周期におけるホルモンバランスの変動という観点から重要です。
プロゲステロンとエストロゲンのバランスが乱れると、自律神経の不調や血行不良などを引き起こし、間接的に頭皮環境や髪の成長に影響を与えることがあります。
月経不順や月経前症候群(PMS)などの症状がある場合、プロゲステロンを含むホルモンバランス全体の乱れが、脱毛の一因となっている可能性も考えられます。
卵巣機能を示すLH・FSH
LH(黄体形成ホルモン)とFSH(卵胞刺激ホルモン)は、脳の下垂体から分泌され、卵巣に働きかけて女性ホルモン(エストロゲンとプロゲステロン)の分泌を促すホルモンです。
これらは「ゴナドトロピン」と総称されます。
更年期などで卵巣の機能が低下してくると、脳は「もっと女性ホルモンを分泌しなさい」という指令を出すため、LHとFSHの分泌量を増やします。
そのため、血中のLHとFSHの値が高い場合は、卵巣機能が低下しているサインと判断できます。
これは、髪の健康を支えるエストロゲンの分泌減少も意味するため、更年期に関連する薄毛を評価する際の重要な指標となります。
プロラクチンと脱毛
プロラクチンは、主に乳汁の分泌を促すホルモンとして知られていますが、男女ともに分泌されています。
通常、その分泌量は低く抑えられていますが、ストレスや特定の薬剤、脳下垂体の異常などによって過剰に分泌される状態を「高プロラクチン血症」といいます。
プロラクチンの値が高くなると、卵巣の働きを抑制し、排卵障害や月経不順を引き起こすことがあります。これにより、結果としてエストロゲンの分泌が低下し、脱毛につながるケースがあります。
原因不明の抜け毛や月経不順がある場合には、プロラクチンの検査も検討します。
女性ホルモン関連の主な検査項目
| 検査項目 | 主な役割 | 薄毛との関連性 |
|---|---|---|
| エストラジオール (E2) | 女性らしい体つきの形成、髪の成長期を維持 | 減少すると髪のハリ・コシが失われ、薄毛の原因となる。 |
| LH・FSH | 卵巣を刺激し、女性ホルモンの分泌を促す | 高値は卵巣機能低下を示し、エストロゲンの減少を示唆する。 |
| プロラクチン | 乳汁の分泌を促す | 過剰になると女性ホルモンのバランスを崩し、脱毛を招くことがある。 |
ストレスホルモン検査(コルチゾール)
現代社会において、ストレスは心身にさまざまな影響を及ぼしますが、髪の健康も例外ではありません。
強いストレスを感じたり、慢性的なストレスにさらされたりすると、体内のホルモンバランスが乱れ、抜け毛や薄毛を引き起こすことがあります。
その中心的な役割を果たすのが、ストレスホルモンとして知られる「コルチゾール」です。
コルチゾールとは何か

コルチゾールは、腎臓の上にある副腎皮質から分泌されるホルモンの一種です。ストレスを受けた際に、体がそれに対抗するために分泌量を増やすことから「ストレスホルモン」と呼ばれています。
しかし、本来は体にとって重要なホルモンであり、血糖値の調整、炎症の抑制、免疫機能の調節など、生命維持のために多様な働きを担っています。
問題となるのは、ストレスが長期間続くことでコルチゾールの分泌が慢性的に高い状態になることです。
過剰なコルチゾールは、体のさまざまな機能を乱し、結果として髪の成長サイクルにも悪影響を及ぼすことになります。
ストレスが髪に与える影響
慢性的なストレスによってコルチゾールが過剰に分泌され続けると、髪に以下のような影響が出ることがあります。
第一に、血管を収縮させる作用です。コルチゾールが過剰になると、頭皮の毛細血管が収縮し、血行が悪くなります。
これにより、髪の成長に必要な栄養素や酸素が毛根まで十分に行き渡らなくなり、毛母細胞の活動が低下してしまいます。
第二に、成長因子の抑制です。髪の成長には、毛乳頭細胞から分泌されるさまざまな成長因子が関わっています。
しかし、過剰なコルチゾールはこれらの成長因子の働きを妨げ、髪の成長期を短縮させ、休止期へと移行しやすくさせます。これが「休止期脱毛」と呼ばれるタイプの抜け毛につながることがあります。
検査方法と基準値
コルチゾールの量は、血液検査や唾液検査で測定することができます。コルチゾールの分泌は、1日の中で大きく変動する(日内変動)という特徴があり、早朝に最も高く、夜にかけて低くなります。
そのため、検査は通常、分泌量がピークとなる午前中に行うことが多いです。
より詳細な評価が必要な場合は、1日のうちで時間を変えて複数回唾液を採取し、日内変動のパターンを調べることもあります。
慢性的なストレス状態にある人は、この日内変動のパターンが乱れ、夜になってもコルチゾール値が下がらないといった傾向が見られます。
基準値は検査機関や測定方法によって異なりますが、基準値から大きく外れている場合は、ストレスへの対処や生活習慣の見直しが必要です。
コルチゾール値を整える生活習慣
コルチゾールのバランスを整えるためには、ストレス管理が重要です。まずは、質の高い睡眠を確保することが基本です。睡眠不足はコルチゾールの分泌を乱す大きな要因となります。
また、ウォーキングやヨガなどの適度な運動は、ストレスを軽減し、心身のリフレッシュに効果的です。
食事面では、ビタミンCやビタミンB群、マグネシウムなどを意識して摂取することが、ストレスへの抵抗力を高める助けとなります。
趣味の時間を作ったり、リラックスできる環境を整えたりするなど、自分なりのストレス解消法を見つけることも、健やかな髪を育むためには大切なことです。
その他のホルモン
薄毛の原因となるホルモンは、これまで述べてきた性ホルモンやストレスホルモンだけではありません。体の代謝や成長を司る他のホルモンも、髪の健康に密接に関わっています。
ここでは、特に薄毛との関連が深い「甲状腺ホルモン」や「インスリン」、「成長ホルモン」について解説します。
甲状腺ホルモンと髪の成長サイクル

甲状腺は、のどぼとけの下にある蝶のような形をした臓器で、ここから分泌される甲状腺ホルモンは、全身の細胞の新陳代謝を活発にする働きを担っています。
当然、髪の毛を作る毛母細胞の活動にも影響を与えます。
甲状腺ホルモンの分泌が過剰になる「甲状腺機能亢進症(バセドウ病など)」や、逆に分泌が不足する「甲状腺機能低下症(橋本病など)」になると、髪の成長サイクルに異常が生じることがあります。
特に、甲状腺機能低下症では、新陳代謝が滞ることで髪の成長期が短くなり、全体的に髪が薄くなる「びまん性脱毛」を引き起こしやすいです。
眉毛の外側が薄くなるのも特徴的な症状の一つです。原因がはっきりしない抜け毛が続く場合は、甲状腺ホルモン(TSH, FT3, FT4)の検査を検討することが重要です。
インスリンと頭皮環境
インスリンは、すい臓から分泌されるホルモンで、血液中の糖分(血糖)を細胞に取り込ませ、エネルギー源として利用させる働きがあります。
このインスリンの効きが悪くなる状態を「インスリン抵抗性」と呼びます。インスリン抵抗性が高まると、血糖値を下げるためにより多くのインスリンが必要となり、「高インスリン血症」という状態になります。
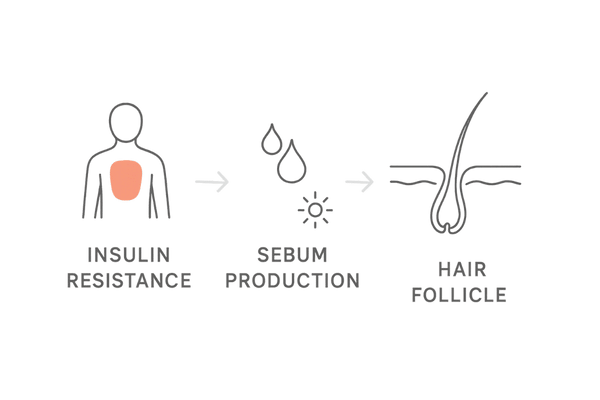
この高インスリン血症が、頭皮環境に悪影響を及ぼす可能性があります。例えば、皮脂の分泌を過剰にしたり、頭皮に軽度の炎症を引き起こしたりすることが指摘されています。
また、インスリン抵抗性は男性ホルモンの活性を高める方向に働くこともあり、間接的にAGAの進行を助長する可能性も考えられます。
バランスの悪い食生活や運動不足はインスリン抵抗性を高めるため、生活習慣の改善は頭皮環境を整える上でも大切です。
成長ホルモン(GH)の重要性
成長ホルモン(GH)は、脳の下垂体から分泌され、その名の通り骨や筋肉の成長を促すホルモンです。
子供の身長を伸ばす働きが有名ですが、成人してからも体のさまざまな組織の修復や再生、新陳代謝の維持に重要な役割を果たしています。
髪の毛も、毛母細胞が分裂を繰り返すことで成長します。成長ホルモンは、この毛母細胞の分裂を促進し、タンパク質の合成を助けることで、健康な髪の成長をサポートします。
成長ホルモンの分泌は、深い睡眠中(特にノンレム睡眠時)に最も活発になります。睡眠不足が続くと成長ホルモンの分泌が減少し、髪の成長が妨げられたり、髪質が悪化したりする一因となります。
健やかな髪を育むためには、夜更かしを避け、十分な睡眠時間を確保することが必要です。
ホルモン検査に関するよくある質問
- ホルモン検査はどこで受けられますか?
-
ホルモン検査は、皮膚科、内科、婦人科、内分泌内科、または薄毛治療を専門とするクリニックなどで受けることができます。
薄毛の悩みが主訴である場合は、まず皮膚科や薄毛専門クリニックに相談するのがスムーズです。医師が診察の上、必要と判断した項目の検査を行います。
- 検査前に注意することはありますか?
-
検査項目によって注意点が異なります。例えば、コルチゾールのように1日のうちで分泌量が変動するホルモンは、採血時間を指定されることがあります。
また、食事によって値が変動するホルモンもあるため、検査前の食事制限(絶食など)が必要な場合もあります。服用中の薬やサプリメントがある場合は、事前に医師に必ず申告してください。
女性の場合、月経周期によってホルモン値が変動するため、月経周期の特定の時期に検査を行うよう指示されることもあります。
- 費用はどのくらいかかりますか?
-
薄毛治療を目的としたホルモン検査は、多くの場合、健康保険の適用外となり、自費診療となります。
費用は、検査するホルモンの項目数や医療機関によって大きく異なりますが、一般的には数千円から数万円程度が目安です。
検査を受ける前に、費用について医療機関に確認しておくことをお勧めします。ただし、他の疾患が疑われるなど、医師が必要と判断した場合は保険が適用されることもあります。
- 検査結果が正常でも薄毛が進行するのはなぜですか?
-
ホルモン検査の結果が基準値の範囲内であっても、薄毛が進行することはあります。
薄毛の原因はホルモンだけでなく、遺伝的な要因、生活習慣(食事、睡眠、ストレス)、頭皮環境、自己免疫疾患など、複数の要因が複雑に絡み合って発症するためです。
例えば、AGAの場合、ホルモンの値が正常でも、男性ホルモンに対する毛根の感受性が高い(遺伝的に決まる)と薄毛が進行します。
検査はあくまで原因を探るための一つの手段であり、結果と症状を総合的に判断して、適切な対策を考えることが重要です。
Reference
STARACE, Michela, et al. Female androgenetic alopecia: an update on diagnosis and management. American journal of clinical dermatology, 2020, 21.1: 69-84.
OLSEN, Elise A., et al. Evaluation and treatment of male and female pattern hair loss. Journal of the American Academy of Dermatology, 2005, 52.2: 301-311.
HERSKOVITZ, Ingrid; TOSTI, Antonella. Female pattern hair loss. International Journal of Endocrinology and Metabolism, 2013, 11.4: e9860.
CARMINA, Enrico, et al. Female pattern hair loss and androgen excess: a report from the multidisciplinary androgen excess and PCOS committee. The Journal of Clinical Endocrinology & Metabolism, 2019, 104.7: 2875-2891.
FABBROCINI, G., et al. Female pattern hair loss: A clinical, pathophysiologic, and therapeutic review. International journal of women’s dermatology, 2018, 4.4: 203-211.
SINGAL, Archana; SONTHALIA, Sidharth; VERMA, Prashant. Female pattern hair loss. Indian Journal of Dermatology, Venereology and Leprology, 2013, 79: 626.
VUJOVIC, Anja; DEL MARMOL, Véronique. The female pattern hair loss: review of etiopathogenesis and diagnosis. BioMed research international, 2014, 2014.1: 767628.
CAMACHO-MARTINEZ, Francisco M. Hair loss in women. In: Seminars in cutaneous medicine and surgery. No longer published by Elsevier, 2009. p. 19-32.
BLUME‐PEYTAVI, Ulrike, et al. S1 guideline for diagnostic evaluation in androgenetic alopecia in men, women and adolescents. British Journal of Dermatology, 2011, 164.1: 5-15.
YIP, Leona; RUFAUT, Nick; SINCLAIR, Rod. Role of genetics and sex steroid hormones in male androgenetic alopecia and female pattern hair loss: an update of what we now know. Australasian Journal of Dermatology, 2011, 52.2: 81-88.

