女性の薄毛や抜け毛の悩みは、単純な頭皮環境の問題だけではありません。
特に、月経不順やにきびなどの症状を伴う場合、その背景には「多嚢胞性卵巣症候群(PCOS)」が隠れている可能性があります。そして、PCOSと脱毛を結びつける重要な鍵となるのが「インスリン抵抗性」です。
これは、血糖値をコントロールするインスリンというホルモンが効きにくくなる状態で、体内のホルモンバランスを乱し、髪の成長に影響を与えます。
この記事では、PCOSによる脱毛の背景にあるインスリン抵抗性に焦点を当て、その状態を評価するための専門的な検査の重要性、具体的な検査内容、そして結果に基づいた改善アプローチまでを詳しく解説します。
多嚢胞性卵巣症候群(PCOS)と女性の薄毛
女性の薄毛には様々な原因がありますが、ホルモンバランスの乱れが深く関わるケースは少なくありません。
その中でも、特に生殖年齢の女性に見られる多嚢胞性卵巣症候群(PCOS)は、脱毛の引き金となることがあるため注意が必要です。
PCOSとはどのような状態か
多嚢胞性卵巣症候群(PCOS)は、卵巣で男性ホルモンが多く作られてしまうことで、排卵が起こりにくくなる状態です。主な症状として月経不順や無月経、にきび、多毛などが現れます。
診断には、超音波検査で卵巣に多数の小さな卵胞が見えることや、血液検査でのホルモン値の異常などを確認します。
国際的には以下の3つのうち、2つ以上を満たす場合にPCOSと診断する基準が広く用いられています。
PCOSの診断基準(ロッテルダム基準)
- 月経不順または無排卵
- 高アンドロゲン(男性ホルモン)血症、またはそれに伴う身体症状(多毛、にきびなど)
- 超音波検査による卵巣の多嚢胞所見
なぜPCOSで髪が抜けるのか
PCOSが脱毛を引き起こす主な理由は、男性ホルモン(アンドロゲン)の過剰な分泌にあります。通常、女性の体内でも男性ホルモンは少量作られますが、PCOSではその量が増加します。
この過剰な男性ホルモンが、頭髪の毛包に作用し、髪の成長サイクルを乱してしまうのです。
具体的には、髪の成長期が短くなり、休止期が長くなることで、髪が十分に太く長く育つ前に抜け落ちてしまいます。これが、薄毛や抜け毛の直接的な原因となります。
男性ホルモンと脱毛の関係性
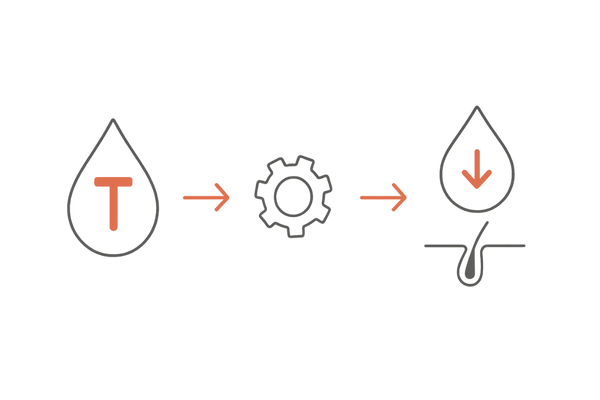
男性ホルモンの中でも特に「テストステロン」は、毛包に存在する「5αリダクターゼ」という酵素の働きによって、「ジヒドロテストステロン(DHT)」というより強力なホルモンに変換されます。
このDHTが、毛乳頭細胞にある男性ホルモン受容体と結合すると、髪の成長を抑制する信号が発せられます。
その結果、毛包が徐々に小さくなる「ミニチュア化」が起こり、生えてくる髪は細く、弱々しくなります。この一連の動きが、PCOSによる脱毛の背景にある基本的な仕組みです。
他の脱毛症との見分け方
女性の薄毛には、PCOSによるものの他に、女性男性型脱毛症(FAGA)や円形脱毛症などがあります。PCOSによる脱毛は、頭頂部や前頭部が広範囲に薄くなる特徴があり、FAGAと似ています。
しかし、PCOSの場合は月経不順や多毛、にきびといった他の身体症状を伴うことが多く、これが一つの見分けるポイントになります。
正確な診断のためには、自己判断せず専門医に相談することが重要です。
女性に見られる主な脱毛症の特徴

| 脱毛症の種類 | 主な脱毛パターン | 随伴症状の例 |
|---|---|---|
| PCOS関連脱毛 | 頭頂部・前頭部のびまん性脱毛 | 月経不順、多毛、にきび、肥満 |
| 女性男性型脱毛症(FAGA) | 頭頂部の分け目が目立つ | 特有の随伴症状は少ない |
| 円形脱毛症 | 円形・楕円形の脱毛斑 | 自己免疫疾患を伴うことがある |
脱毛の鍵を握るインスリン抵抗性
PCOSと脱毛の関係を理解する上で、避けては通れないのが「インスリン抵抗性」という概念です。
PCOS患者の多くがこの状態にあり、これがホルモンバランスの乱れをさらに悪化させ、脱毛を促進する大きな要因となっています。
インスリン抵抗性とは何か

インスリン抵抗性とは、血糖値を下げるために膵臓から分泌される「インスリン」というホルモンに対する体の反応が鈍くなる状態を指します。
通常、食事で糖質を摂取すると血糖値が上がりますが、インスリンが働くことで、血液中の糖は細胞に取り込まれてエネルギーとして利用され、血糖値は正常範囲に戻ります。
しかし、インスリン抵抗性があると、インスリンが分泌されても細胞がうまく糖を取り込めず、血糖値が下がりにくくなります。
この状態は、肥満や運動不足、遺伝的要因などが関係して起こると考えられています。
血糖値の乱れが髪に与える影響
インスリン抵抗性によって血糖値が高い状態が続くと、体は血糖値を下げようとしてさらに多くのインスリンを分泌します。
この「高インスリン血症」が、卵巣や副腎を刺激し、男性ホルモンの産生を促進します。先述の通り、この過剰な男性ホルモンが脱毛の直接的な原因となります。
また、高血糖の状態は体内の糖化を進め、毛細血管の血流を悪化させる可能性があります。これにより、髪の成長に必要な栄養素が毛根に届きにくくなり、髪の健康が損なわれることも考えられます。
インスリン抵抗性が引き起こす体内変化
インスリン抵抗性は、単に血糖値の問題だけにとどまりません。体内で様々な連鎖反応を引き起こし、健康に多角的な影響を与えます。
脱毛との関連だけでなく、全身の健康状態を把握する上でも、これらの変化を理解することは大切です。
インスリン抵抗性による主な連鎖反応
| 状態 | 内容 | 脱毛への影響 |
|---|---|---|
| 高インスリン血症 | インスリンが効きにくいため過剰に分泌される状態 | 卵巣を刺激し男性ホルモンの産生を促進する |
| 高アンドロゲン血症 | 血中の男性ホルモン濃度が高い状態 | 毛包のミニチュア化を引き起こし、脱毛を進行させる |
| 性ホルモン結合グロブリン(SHBG)の低下 | インスリンが肝臓でのSHBG産生を抑制する | 活性型の男性ホルモンが増加し、作用が強まる |
PCOS患者におけるインスリン抵抗性の頻度
報告によって差はありますが、一般的にPCOSと診断された女性のうち、肥満を伴う場合は約50~70%、肥満でない場合でも約20~30%にインスリン抵抗性が見られると言われています。
つまり、PCOSと脱毛に悩む多くの女性が、その背景にインスリンの働きに関する問題を抱えている可能性が高いのです。
そのため、PCOSによる脱毛を考える際には、インスリン抵抗性の評価が非常に重要になります。
インスリン抵抗性検査の全体像
PCOSやそれに伴う脱毛の原因を探るためには、インスリン抵抗性の有無や程度を客観的に評価する専門的な検査が必要です。
これにより、根本的な原因に即した適切な対策を講じることが可能になります。
なぜ専門的な検査が必要なのか
インスリン抵抗性は、初期段階では自覚症状がほとんどありません。
しかし、放置するとPCOSの症状を悪化させるだけでなく、将来的には2型糖尿病や脂質異常症、心血管疾患などのリスクを高めることにもつながります。
脱毛というサインをきっかけに専門的な検査を受け、自身の体の状態を正確に把握することは、髪の健康を守るだけでなく、全身の健康維持にもつながる重要な一歩です。
検査を受けるべき人の特徴
すべての薄毛に悩む女性がこの検査を受ける必要はありません。
しかし、以下のような特徴に当てはまる場合は、PCOSとインスリン抵抗性の関連を疑い、一度専門医に相談することを推奨します。
インスリン抵抗性検査を検討すべき方の特徴
| 分類 | 具体的な項目 | セルフチェック |
|---|---|---|
| 月経関連 | 月経周期が39日以上、または不規則 | □ |
| 身体的特徴 | にきびが多い、体毛が濃い、急に太った | □ |
| 脱毛の状態 | 頭頂部を中心に髪が薄くなってきた | □ |
| 血縁者 | 近親者に糖尿病の人がいる | □ |
検査で明らかになること
インスリン抵抗性検査では、主に血液検査を通じて、インスリンが体内でどの程度効果的に機能しているかを評価します。
具体的には、空腹時の血糖値やインスリン値、さらにはブドウ糖を摂取した後の血糖値とインスリン値の変動を調べます。
これにより、「インスリンが効きにくい体質(インスリン抵抗性)があるか」「インスリンを分泌する力は十分か」「糖尿病の前段階や糖尿病に至っていないか」といったことを詳細に評価できます。
医療機関の選び方と準備
インスリン抵抗性の検査は、主に内分泌内科や糖尿病内科、婦人科などで受けることができます。
PCOSの疑いがある場合は、まず婦人科を受診し、必要に応じて内科と連携して検査を進めるのが一般的です。検査によっては、前日の夜から食事を摂らないなどの準備が必要な場合があります。
予約時に医療機関の指示をよく確認し、検査当日はリラックスして臨むようにしましょう。
主要なインスリン抵抗性評価検査
インスリン抵抗性を評価するためには、いくつかの血液検査を組み合わせて行います。ここでは、代表的な検査方法とその特徴について解説します。
どの検査を行うかは、医師が個々の症状や状態に応じて判断します。
インスリン抵抗性評価のための主要検査
| 検査名 | 検査の目的 | 主な特徴 |
|---|---|---|
| 空腹時血糖・インスリン | 基礎的なインスリンの効き具合を評価する | 採血のみで簡便に行える |
| HOMA-IR | 空腹時の値からインスリン抵抗性の程度を指数化する | 計算式で算出する評価指標 |
| 75gOGTT | 糖分摂取後のインスリンの反応と分泌能力を評価する | より詳細な評価が可能だが、時間がかかる |
空腹時血糖値とインスリン値
最も基本的な検査です。10時間以上絶食した状態で採血を行い、血液中のブドウ糖(血糖)とインスリンの濃度を測定します。
インスリン抵抗性があると、血糖値は正常でも、それを維持するために多くのインスリンが必要になるため、インスリン値が高くなる傾向があります。
この検査は、インスリン抵抗性のスクリーニングとして広く用いられます。
HOMA-IR(ホーマー・アイアール)指数
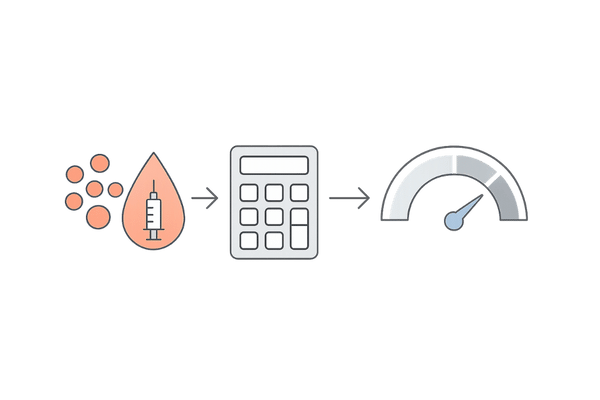
HOMA-IR(Homeostasis Model Assessment of Insulin Resistance)は、空腹時血糖値と空腹時インスリン値を用いて、インスリン抵抗性の程度を評価するための計算式です。
計算式は「HOMA-IR = 空腹時血糖値 (mg/dL) × 空腹時インスリン値 (μU/mL) ÷ 405」で算出します。この数値が高いほど、インスリン抵抗性が強いと判断します。
採血は一度で済むため、患者の負担が少なく、簡便な評価方法として有用です。
75g経口ブドウ糖負荷試験(75gOGTT)
これは、インスリン抵抗性や糖代謝異常をより詳しく調べるための精密検査です。まず空腹時に一度採血し、その後ブドウ糖75gを溶かした液体を飲みます。
そして、30分後、60分後、120分後などに再度採血を行い、血糖値とインスリン値が時間と共にどのように変化するかを調べます。
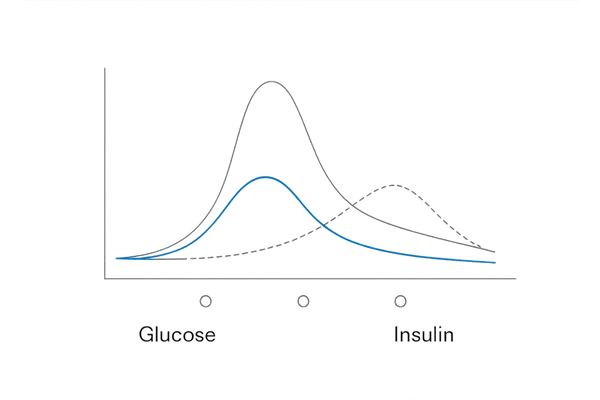
健康な人であれば、血糖値は一時的に上昇した後、インスリンの働きで速やかに低下します。しかし、インスリン抵抗性があると、血糖値のピークが高くなったり、低下するまでに時間がかかったりします。
この検査により、隠れた糖尿病予備群を発見することも可能です。
その他の関連血液検査
PCOSによる脱毛を評価する際には、インスリン抵抗性関連の検査と併せて、ホルモンバランスを調べる検査も行います。
テストステロンやLH(黄体形成ホルモン)、FSH(卵胞刺激ホルモン)などの値を測定し、PCOSの診断や重症度の評価に役立てます。
また、血中のコレステロールや中性脂肪などの脂質検査も、インスリン抵抗性による代謝異常を評価する上で重要です。
検査結果の解釈と評価
検査を受けた後は、その結果を正しく理解し、今後の対策に繋げることが大切です。結果の数値は、専門的な知識を持つ医師が総合的に判断しますので、自己判断は禁物です。
ここでは、結果を理解するための基本的な考え方を解説します。
基準値と診断の考え方
各検査項目には「基準値」が設定されていますが、これはあくまで一般的な目安です。数値が基準値から少し外れたからといって、すぐに問題があるとは限りません。
医師は、一つの数値だけでなく、複数の検査結果や年齢、体重、自覚症状、家族歴などを総合的に考慮して、個々人の状態を評価します。
大切なのは、出された結果の意味を医師からしっかりと説明してもらい、自身の体の状態を正確に把握することです。
HOMA-IR指数の具体的な評価
HOMA-IRはインスリン抵抗性を評価する上で分かりやすい指標の一つです。施設によって多少の違いはありますが、一般的には以下のように評価されます。
HOMA-IRの評価目安
| HOMA-IRの値 | 評価 | 考えられる状態 |
|---|---|---|
| 1.6 以下 | 正常範囲 | インスリンの働きは良好と考えられる |
| 1.6 超過 ~ 2.5 未満 | 要注意 | インスリン抵抗性の疑いが考えられる |
| 2.5 以上 | インスリン抵抗性あり | 生活習慣の改善や専門的な対応が必要 |
75gOGTTから読み解く体の状態
75gOGTTは、血糖値の推移パターンから、体の糖代謝能力を評価します。
負荷後2時間値の血糖値が140mg/dL未満であれば「正常型」、140mg/dL以上200mg/dL未満であれば「境界型(糖尿病予備群)」、200mg/dL以上であれば「糖尿病型」と判定します。
PCOS患者では、血糖値は正常範囲でも、インスリン値が過剰に分泌されるパターンを示すことがあり、これもインスリン抵抗性の重要な所見です。
血糖値とインスリン値の両方の動きを見ることが、体の状態を正確に理解するために役立ちます。
結果に基づく医師からの説明
検査結果が出たら、医師はその数値が何を意味するのか、そしてそれが脱毛やPCOSの症状とどう関連しているのかを説明します。
例えば、「インスリン抵抗性があるため、男性ホルモンが過剰になりやすい状態です。これが薄毛の一因と考えられます」といった具体的な説明がなされます。
このとき、分からないことや不安なことがあれば、遠慮せずに質問することが重要です。今後の治療方針や生活習慣の改善点についても、この場で話し合います。
検査後の生活習慣による改善アプローチ
インスリン抵抗性は、薬物療法だけでなく、日々の生活習慣を見直すことでも改善が期待できます。むしろ、食事や運動といった基本的なアプローチが治療の土台となります。
髪の健康を取り戻すためにも、根気強く取り組むことが大切です。
食事療法の基本原則
インスリン抵抗性の改善において、食事は最も重要な要素の一つです。目標は、食後の血糖値の急上昇を抑え、インスリンの過剰な分泌を防ぐことです。
精製された炭水化物(白米、白いパン、麺類など)や甘いお菓子、ジュースは血糖値を急激に上げるため、摂取を控えめにすることが望ましいです。
代わりに、食物繊維が豊富な野菜やきのこ、海藻類を積極的に摂り、食事の最初に食べる「ベジファースト」を心がけると、血糖値の上昇が緩やかになります。
血糖値のコントロールに役立つ食品選択
| 分類 | 積極的に摂りたい食品(低GI) | 控えめにしたい食品(高GI) |
|---|---|---|
| 主食 | 玄米、雑穀米、全粒粉パン、そば | 白米、食パン、うどん、菓子パン |
| 野菜 | 葉物野菜、ブロッコリー、きのこ類 | じゃがいも、にんじん、とうもろこし |
| タンパク質 | 魚、大豆製品、鶏むね肉、卵 | 加工肉(ソーセージ、ベーコン) |
運動習慣がもたらす好影響
定期的な運動は、インスリン抵抗性を改善するための非常に効果的な方法です。
運動をすると、筋肉細胞がインスリンの助けを借りなくても血液中のブドウ糖を取り込むようになり、血糖値が下がりやすくなります。
これにより、インスリンの必要量が減り、膵臓の負担を軽減できます。特に、ウォーキングやジョギング、水泳などの有酸素運動は、脂肪燃焼効果も高く、体重管理にもつながるため推奨されます。
インスリン抵抗性改善に推奨される運動
- ウォーキング
- 軽いジョギング
- 水泳
- サイクリング
- ヨガやピラティス
週に3〜5回、1回30分程度から始めるのが目標です。無理のない範囲で継続することが何よりも重要です。
質の高い睡眠の重要性
睡眠不足は、インスリン抵抗性を悪化させることが知られています。
睡眠中は、成長ホルモンなど体の修復や調整に関わるホルモンが分泌されますが、睡眠が不足するとホルモンバランスが乱れ、血糖コントロールにも悪影響が出ます。
毎日決まった時間に就寝・起床し、7時間程度の質の高い睡眠を確保するよう心がけましょう。寝る前のスマートフォン操作は避け、リラックスできる環境を整えることが大切です。
ストレス管理と心身の健康
慢性的なストレスは、コルチゾールというストレスホルモンの分泌を促します。コルチゾールは血糖値を上げる作用があるため、インスリン抵抗性を助長する一因となります。
また、ストレスはPCOSの症状そのものを悪化させる可能性もあります。
趣味の時間を作る、ゆっくり入浴する、瞑想を取り入れるなど、自分に合った方法で上手にストレスを解消し、心身の健康を保つことが、ホルモンバランスを整え、髪の健康を守ることにもつながります。
医療機関での専門的な対応
生活習慣の改善はインスリン抵抗性対策の基本ですが、それだけでは十分な効果が得られない場合や、症状が重い場合には、医療機関での専門的な対応が必要になります。
医師と相談しながら、個々の状態に合った治療を進めていきます。
生活習慣指導の具体的内容
医療機関では、管理栄養士による栄養指導や、理学療法士による運動指導など、より専門的で個人に合わせた生活習慣のアドバイスを受けることができます。
日々の食事記録を基に具体的な改善点を指摘してもらったり、安全で効果的な運動プログラムを組んでもらったりすることで、自己流で行うよりも効率的に改善を目指せます。
定期的に専門家のサポートを受けることは、モチベーションの維持にもつながります。
薬物療法という選択肢
食事療法や運動療法を続けてもインスリン抵抗性の改善が不十分な場合には、薬物療法を検討します。
PCOSに伴うインスリン抵抗性の改善には、主に「メトホルミン」という糖尿病治療薬が用いられることがあります。
この薬は、肝臓での糖の産生を抑え、筋肉での糖の利用を促進することで、インスリンの効きを良くする働きがあります。医師の指導のもと、適切に使用することが重要です。
インスリン抵抗性改善に用いられる主な薬剤
| 薬剤の種類 | 主な作用 | 期待される効果 |
|---|---|---|
| ビグアナイド薬(メトホルミンなど) | 肝臓での糖新生抑制、末梢での糖利用促進 | インスリン抵抗性の改善、体重減少 |
| ピオグリタゾン | インスリン抵抗性を直接改善する | 血糖降下作用、脂質代謝改善 |
| 漢方薬 | 体全体のバランスを整える | 月経不順や冷えの改善など |
定期的な経過観察と再評価
治療を開始した後も、定期的に医療機関を受診し、血液検査などで効果を確認することが大切です。治療効果や体の変化に応じて、食事や運動の内容を見直したり、薬の量を調整したりします。
脱毛の状態についても、頭皮の状態や毛髪の密度などを定期的に評価し、治療が髪に良い影響を与えているかを確認します。
一進一退することもありますが、根気強く治療を続けることが改善への道です。
婦人科と皮膚科の連携
PCOSによる脱毛の治療は、婦人科と皮膚科(あるいは薄毛治療専門クリニック)が連携して行うことが理想的です。
婦人科ではホルモンバランスやインスリン抵抗性といった体内の根本原因にアプローチし、皮膚科ではミノキシジルの外用薬など、直接的な発毛を促す治療を行います。
両面からアプローチすることで、より高い治療効果が期待できます。
インスリン抵抗性検査に関するよくある質問
- インスリン抵抗性検査は痛いですか?また、時間はどのくらいかかりますか?
-
検査は基本的に通常の血液検査(採血)と同じです。そのため、痛みは採血の際にチクッとする程度です。
空腹時血糖とHOMA-IRの測定だけであれば、採血は一度で済み、すぐに終わります。
75g経口ブドウ糖負荷試験(75gOGTT)の場合は、ブドウ糖液を飲んだ後、約2時間にわたって複数回採血を行うため、院内での滞在時間が長くなります。
- 検査費用はどのくらいかかりますか?保険は適用されますか?
-
月経不順や多毛といったPCOSを疑う症状があり、医師が必要と判断して検査を行う場合は、健康保険が適用されます。
自己負担額は、保険の種類(3割負担など)や検査項目数によって異なりますが、一般的には数千円程度が目安です。
ただし、美容目的など、医師が必要と認めない場合の検査は自費診療となることがあります。詳しくは受診する医療機関にご確認ください。
- インスリン抵抗性が改善されれば、髪は必ず元に戻りますか?
-
インスリン抵抗性を改善し、ホルモンバランスを整えることは、PCOSによる脱毛の進行を食い止め、発毛環境を整える上で非常に重要です。
多くの場合、ヘアサイクルの乱れが正常化し、髪質や量の改善が期待できます。しかし、脱毛の進行度や毛包の状態には個人差があるため、必ずしも完全に元通りになるとは限りません。
発毛治療などを併用することで、より高い改善効果を目指せます。
- 痩せているのですが、それでもインスリン抵抗性になる可能性はありますか?
-
はい、可能性はあります。インスリン抵抗性は肥満と関連が深いですが、痩せている方や標準体重の方でも起こることがあります。
特にPCOSの患者さんでは、体重に関わらずインスリン抵抗性が見られるケースが少なくありません。これを「痩せ型PCOS」と呼ぶこともあります。
体重だけで判断せず、気になる症状があれば専門医に相談することが大切です。
- 検査で異常がなかった場合、薄毛の原因は何が考えられますか?
-
インスリン抵抗性やPCOSに問題がなかった場合、他の原因を探る必要があります。
女性の薄毛には、女性男性型脱毛症(FAGA)、甲状腺機能の異常、鉄分や亜鉛などの栄養不足、過度なストレス、自己免疫疾患(円形脱毛症など)といった多様な原因が考えられます。
一つの可能性が否定されたら、別の角度から原因を調べるため、改めて医師と相談し、必要な追加検査を検討します。
Reference
MATILAINEN, Veikko, et al. Hair loss, insulin resistance, and heredity in middle-aged women. A population-based study. Journal of cardiovascular risk, 2003, 10.3: 227-231.
TRAUB, Michael L. Assessing and treating insulin resistance in women with polycystic ovarian syndrome. World journal of diabetes, 2011, 2.3: 33.
ROSENFIELD, Robert L. Polycystic ovary syndrome and insulin-resistant hyperinsulinemia. Journal of the American academy of Dermatology, 2001, 45.3: S95-S104.
FUTTERWEIT, Walter. Polycystic ovary syndrome: clinical perspectives and management. Obstetrical & gynecological survey, 1999, 54.6: 403-413.
BONAKDARAN, Shokoufeh; KIAFAR, Bita; BARAZANDEH AHMADABADI, Fatemeh. Evaluation of insulin resistance in idiopathic hirsutism compared with polycystic ovary syndrome patients and healthy individuals. Australasian Journal of Dermatology, 2016, 57.1: e1-e4.
CARMINA, Enrico, et al. Female pattern hair loss and androgen excess: a report from the multidisciplinary androgen excess and PCOS committee. The Journal of Clinical Endocrinology & Metabolism, 2019, 104.7: 2875-2891.
REZVANIAN, Hassan, et al. Increased insulin sensitivity by metformin enhances intense-pulsed-light-assisted hair removal in patients with polycystic ovary syndrome. Dermatology, 2009, 218.3: 231-236.
DEUGARTE, Catherine Marin; BARTOLUCCI, Alfred A.; AZZIZ, Ricardo. Prevalence of insulin resistance in the polycystic ovary syndrome using the homeostasis model assessment. Fertility and sterility, 2005, 83.5: 1454-1460.
ZENG, Xin, et al. Polycystic ovarian syndrome: correlation between hyperandrogenism, insulin resistance and obesity. Clinica chimica acta, 2020, 502: 214-221.
GHESHLAGH, Ramin Alizadeh; TOPSAKAL, Senay. A Complex Clinical Situation in Polycystic Ovary Syndrome: HAIR‐AN Syndrome ‘‘Case Report’’. Case Reports in Medicine, 2025, 2025.1: 5825601.