抜け毛が増え、生え際や頭頂部の地肌が透けて見えるようになり、「自分はAGA(男性型脱毛症)なのだろうか」と不安に思っていませんか。
AGAかどうかを判断するための明確な「基準値」があるのか、多くの方が疑問に感じています。
この記事では薄毛に悩む方々が抱えるその疑問に答えるため、AGAを判断するための医学的な基準や、クリニックで行われる具体的な診断方法について詳しく解説します。
自己判断で悩み続けるのではなく、正しい知識を得て、適切な一歩を踏み出すための参考にしてください。
この記事の執筆者

AGAメディカルケアクリニック 統括院長
前田 祐助
【経歴】
慶應義塾大学医学部医学研究科卒業
慶應義塾大学病院 初期臨床研修課程終了
大手AGAクリニック(院長)を経て、2018年に薄毛・AGA治療の「AGAメディカルケアクリニック」新宿院を開設
2020年に横浜院、2023年に東京八重洲院を開設
資格・所属学会・症例数
【資格】
- 医師免許
- ⽇本医師会認定産業医
- 医学博士
【所属学会】
- 日本内科学会
- 日本美容皮膚科学会
- 日本臨床毛髪学会
【症例数】
3万人以上※
※2018年5月~2022年12月AGAメディカルケアクリニック全店舗の延べ患者数
あなたの抜け毛、本当にAGA?- 自己判断の前に知るべきこと
抜け毛が気になり始めると、すぐにAGAを疑ってしまうかもしれません。
しかし、薄毛の原因は一つではありません。まずはAGAに特徴的なサインを知り、ご自身の状態を客観的に見つめてみましょう。
「ただの抜け毛」とAGAの違い
健康な人でも、1日に50本から100本程度の髪は自然に抜け落ちています。これはヘアサイクルに伴う正常な現象です。
しかし、AGAの場合はヘアサイクルが乱れ、成長しきる前の細く短い髪の毛が多く抜けるようになります。
抜け毛の「量」だけでなく「質」に注目することが、AGAを見分ける最初のポイントです。
正常な抜け毛とAGAによる抜け毛の比較
| 項目 | 正常な抜け毛 | AGAの可能性がある抜け毛 |
|---|---|---|
| 毛の太さ | 太く、しっかりしている | 細く、弱々しい |
| 毛の長さ | 長い毛が多い | 短く、成長途中の毛が多い |
| 毛根の形 | 丸く膨らんでいる | 萎縮している、または皮脂が付着 |
髪質の変化に注目する
以前に比べて髪全体のハリやコシがなくなった、髪が細くなりボリュームダウンした、といった髪質の変化もAGAのサインの一つです。
DHT(ジヒドロテストステロン)の影響で毛根が十分に栄養を受け取れなくなり、髪が軟毛化(細く柔らかくなること)するためです。
生え際と頭頂部のチェックポイント
AGAは特定の部位から進行しやすいという特徴があります。特に額の生え際(こめかみ部分)や頭頂部(つむじ周り)の地肌が以前より目立つようになってきた場合は注意が必要です。
鏡を使って、これらの部位の状態を定期的に確認する習慣をつけましょう。
クリニックで行うAGAの診断基準
自己チェックでAGAの可能性を感じたら、専門のクリニックで正確な診断を受けることが重要です。医師は、いくつかの基準を組み合わせて総合的にAGAかどうかを判断します。
医師による問診の重要性
診断の第一歩は、医師による詳しい問診です。
いつから薄毛が気になり始めたか、抜け毛の量、生活習慣、食生活、ストレスの有無、そして家族に薄毛の方がいるか(家族歴)などを詳しくお伺いします。
これらの情報は薄毛の原因を特定し、治療方針を立てる上で非常に重要です。
- 薄毛が気になり始めた時期
- 家族歴(遺伝的要因)
- 生活習慣や既往歴
視診と触診で頭皮を評価する
次に、医師が直接頭皮や髪の状態を観察します。
薄毛がどの部位で進行しているか、頭皮の色や硬さ、フケやかゆみ、炎症の有無などを視診・触診で確認し、AGAに特徴的な所見がないかを評価します。
診察時の主なチェック項目
| 診察方法 | 主な確認項目 |
|---|---|
| 問診 | 発症時期、家族歴、生活習慣 |
| 視診 | 薄毛の範囲、進行パターン、頭皮の色 |
| 触診 | 頭皮の硬さ、毛髪の太さ・密度 |
マイクロスコープによる毛根の観察
多くの専門クリニックではマイクロスコープ(頭皮拡大鏡)を用いて、頭皮や毛穴、毛根の状態を詳細に観察します。
1つの毛穴から生えている毛の本数、毛の太さ、毛穴の詰まり具合などを確認することで、より客観的に頭皮の健康状態とAGAの進行度を評価することができます。
ハミルトン・ノーウッド分類 – AGA進行度の国際基準
AGAの進行度を客観的に評価するために、世界中の医師が共通の基準として用いているのが「ハミルトン・ノーウッド分類」です。
これにより、患者さんの状態を正確に把握して適切な治療法を選択します。
進行度を客観的に評価する分類法
ハミルトン・ノーウッド分類は、AGAの進行パターンをいくつかのステージに分類したものです。Ⅰ型からⅦ型まであり、数字が大きくなるほど進行していることを示します。
この分類を用いることで、医師と患者さんが共通の認識を持って治療に臨むことができます。
M字型・O字型・U字型のパターン
この分類では、生え際から後退していくM字型、頭頂部から薄くなるO字型、そしてその両方が進行する混合型など、典型的な薄毛の進行パターンが示されています。
ご自身の状態がどのステージに近いかを知ることで、今後の進行予測や治療の必要性を考える目安になります。
ハミルトン・ノーウッド分類の概要
| ステージ | 主な特徴 |
|---|---|
| Ⅰ型〜Ⅱ型 | 生え際がわずかに後退(初期段階) |
| Ⅲ型〜Ⅴ型 | M字部分や頭頂部の薄毛が明らかに進行 |
| Ⅵ型〜Ⅶ型 | 前頭部と頭頂部の薄毛がつながり、広範囲に |
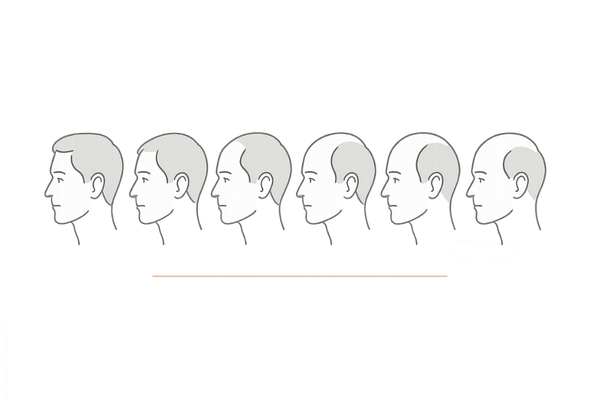
自分の状態を把握する目安として
もちろんすべての人がこの分類通りに進行するわけではありませんが、ご自身の薄毛がどのレベルにあるのかを客観視するための有効なツールです。
クリニックでのカウンセリング時にこの分類図を見ながら説明を受けることで、より深く現状を理解できるでしょう。
血液検査でわかること、わからないこと
AGAの診断や治療において、血液検査を行うことがあります。
しかし、血液検査だけでAGAを確定診断することはできません。その目的と限界を正しく理解しておきましょう。
血液検査の主な目的
AGA治療における血液検査の最大の目的は治療薬を安全に使用できるかを確認することです。
内服薬は肝臓で代謝されるため、肝機能に問題がないかを事前にチェックします。また、全身の健康状態を把握し、他の病気が隠れていないかを確認する目的もあります。
ホルモン値だけではAGAは確定できない
「AGAは男性ホルモンが原因なら、血液検査でホルモン値を測ればわかるのでは?」と考える方がいますが、そう単純ではありません。
AGAは男性ホルモンの量そのものよりも、毛根のホルモンに対する感受性の高さ(遺伝的要因)が大きく影響します。
そのため、血中の男性ホルモン値が正常範囲内であっても、AGAを発症する人は大勢います。
血液検査の目的と限界
| わかること(主な目的) | わからないこと(限界) |
|---|---|
| 肝機能などの全身の健康状態 | AGAであるかどうかの確定診断 |
| 薬を安全に使えるかの判断材料 | 薄毛の進行度の予測 |
| 他の脱毛症の可能性を探る手がかり | 遺伝的なAGAのリスクの大きさ |
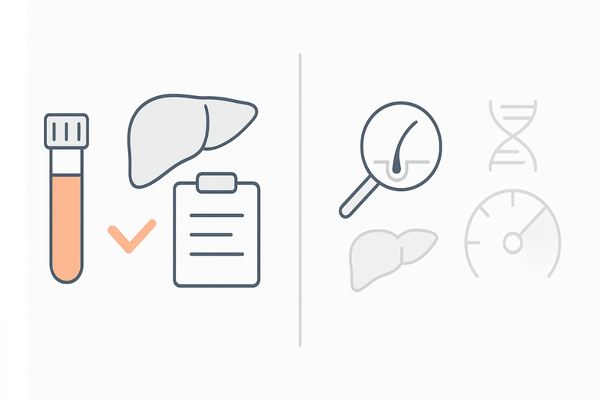
他の脱毛症との鑑別
薄毛の原因はAGAだけではありません。甲状腺機能の異常や鉄分・亜鉛などの栄養不足が原因で抜け毛が増えることもあります。
血液検査は、こうしたAGA以外の脱毛症の可能性を鑑別するための重要な手がかりとなります。
なぜ「気のせい」では済まされないのか – 進行性というAGAの本質
「最近抜け毛が多いけど、疲れているだけかな」「そのうち治まるだろう」。薄毛の初期サインに気づきながらも、見て見ぬふりをしてしまう。
その気持ちの裏には、薄毛という現実と向き合うことへの恐れや、まだ大丈夫だと思いたいという切実な願いが隠されています。
「いつか止まる」という淡い期待
AGAの最も重要な特徴は、「進行性」であるということです。一度発症すると、自然に治ったり進行が止まったりすることはありません。
何もしなければヘアサイクルは乱れ続け、髪は少しずつ、しかし確実に失われていきます。
「気のせい」や「一時的なもの」で済ませている時間は、実は未来の髪を守るための貴重な時間を失っているのと同じなのです。
鏡の中の自分との静かな対話
毎朝鏡に映る自分を見るたびに、生え際の後退や頭頂部の透け具合に一喜一憂し、無意識に髪型で隠そうとしていませんか。
その小さなストレスの積み重ねは確実に自信を蝕んでいきます。これは単なる容姿の問題ではなく、自己肯定感という心の健康に関わる問題です。
この悩みから解放されることを想像してみてください。それは何にも代えがたい価値があるはずです。
放置した場合の心理的コスト
| 行動 | 失うもの |
|---|---|
| 見て見ぬふりをする | 早期治療の機会、将来の髪 |
| 自己流ケアを続ける | 時間、お金、改善への期待 |
| 一人で悩み続ける | 自信、精神的な平穏 |
早期発見が未来の髪を守る
AGAの進行を食い止め、改善を目指す上で、最も効果的なのは早期治療です。毛根がまだ生きている早い段階で治療を始めれば、それだけ高い改善効果が期待できます。
あなたのその小さな不安は「気のせい」ではなく、あなたの髪が発している重要なサインかもしれません。
そのサインに真摯に耳を傾け、勇気を出して専門家に相談することが、5年後、10年後の自分への最良の投資となるのです。
薄毛の診断に戻る
AGAの基準に関するよくある質問
ここでは、AGAの診断基準に関して患者さんからよく寄せられる質問とその回答をまとめました。
- 抜け毛が1日何本以上だとAGAの可能性がありますか?
-
1日に100本を超える抜け毛が続くようであれば、注意が必要です。
ただし、本数だけでAGAと判断することはできません。重要なのは、抜けている毛の質です。細く短い毛が多い場合は、AGAの可能性が高まります。
季節の変わり目など一時的に抜け毛が増えることもあるため、数ヶ月にわたって続くかどうかを観察することが大切です。
- 親族に薄毛がいなくてもAGAになりますか?
-
はい、なる可能性は十分にあります。
AGAの発症には遺伝的要因が大きく関わりますが、必ずしも両親や祖父母が薄毛であるとは限りません。隔世遺伝や母方の家系から遺伝を受け継ぐ場合もあります。
また、遺伝的素因がなくても、生活習慣などが影響して発症するケースも考えられます。
- 頭皮が硬いとAGAになりやすいですか?
-
直接的な原因ではありませんが、関係がある可能性はあります。
頭皮が硬い状態は、血行不良のサインと考えられます。頭皮の血行が悪くなると髪の成長に必要な栄養が毛根に届きにくくなり、薄毛を助長する一因となり得ます。
AGAの進行と頭皮の血行不良が重なると薄毛が悪化しやすくなるため、頭皮マッサージなどで血行を促進することは良いケアといえます。
- 一度AGAと診断されたら、もう治らないのでしょうか?
-
AGAは「完治」する病気ではありませんが、適切な治療によってその進行を抑え、髪の状態を改善することは十分に可能です。
「治らない」と諦めるのではなく、「上手に付き合っていく」という考え方が重要です。
治療を継続することで薄毛の悩みを感じないレベルまで改善し、その状態を長く維持している方は大勢いらっしゃいます。

参考文献
MANABE, Motomu, et al. Guidelines for the diagnosis and treatment of male‐pattern and female‐pattern hair loss, 2017 version. The Journal of Dermatology, 2018, 45.9: 1031-1043.
BLUME‐PEYTAVI, Ulrike, et al. S1 guideline for diagnostic evaluation in androgenetic alopecia in men, women and adolescents. British Journal of Dermatology, 2011, 164.1: 5-15.
STARACE, Michela, et al. Female androgenetic alopecia: an update on diagnosis and management. American journal of clinical dermatology, 2020, 21.1: 69-84.
KINOSHITA-ISE, Misaki; FUKUYAMA, Masahiro; OHYAMA, Manabu. Recent advances in understanding of the etiopathogenesis, diagnosis, and management of hair loss diseases. Journal of Clinical Medicine, 2023, 12.9: 3259.
MUBKI, Thamer, et al. Evaluation and diagnosis of the hair loss patient: part I. History and clinical examination. Journal of the American Academy of Dermatology, 2014, 71.3: 415. e1-415. e15.
KANTI, Varvara, et al. Evidence‐based (S3) guideline for the treatment of androgenetic alopecia in women and in men–short version. Journal of the European Academy of Dermatology and Venereology, 2018, 32.1: 11-22.











