最近、抜け毛が増えた、髪が全体的に薄くなったと感じていませんか。そのお悩みの背景には、女性に多い「慢性甲状腺炎(橋本病)」が隠れている可能性があります。
この病気は、体の防御システムである免疫の異常やホルモンバランスの乱れを引き起こし、髪の健康に影響を与えます。
この記事では、慢性甲状腺炎がなぜ脱毛を引き起こすのか、その根本にある体の変化と、正確な診断のためにどのような検査を行うのかを、専門的な観点から詳しく解説します。
この記事の執筆者

AGAメディカルケアクリニック 統括院長
前田 祐助
【経歴】
慶應義塾大学医学部医学研究科卒業
慶應義塾大学病院 初期臨床研修課程終了
大手AGAクリニック(院長)を経て、2018年に薄毛・AGA治療の「AGAメディカルケアクリニック」新宿院を開設
2020年に横浜院、2023年に東京八重洲院を開設
資格・所属学会・症例数
【資格】
- 医師免許
- ⽇本医師会認定産業医
- 医学博士
【所属学会】
- 日本内科学会
- 日本美容皮膚科学会
- 日本臨床毛髪学会
【症例数】
3万人以上※
※2018年5月~2022年12月AGAメディカルケアクリニック全店舗の延べ患者数
慢性甲状腺炎に伴う脱毛症が起こる根本的な構造
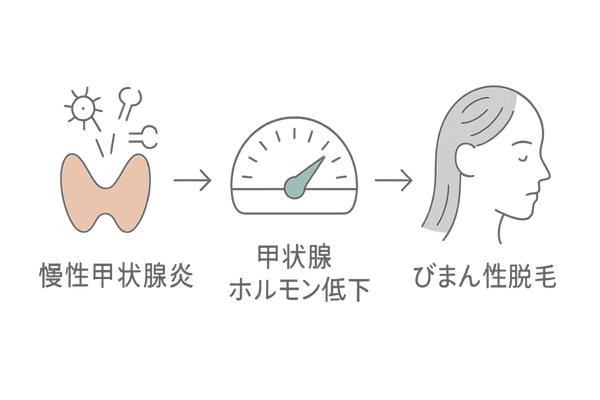
抜け毛や薄毛といった髪の変化は、見た目の印象に大きく関わるため、深い悩みにつながります。
特に、ある日突然ではなく、徐々に進行する脱毛には、体の中で起きている何らかの異変が関係していることがあります。その一つが「慢性甲状腺炎」です。
この病気がどのようにして脱毛を引き起こすのか、その全体像を理解することが、不安を解消し、適切な対策を考える上での第一歩となります。
橋本病とは何か
「慢性甲状腺炎」という言葉に馴染みがない方も、「橋本病」という病名は耳にしたことがあるかもしれません。
これらは基本的に同じものを指し、成人女性の10人に1人、あるいはそれ以上の頻度で見られる、非常に身近な病気です。
橋本病は、首の付け根あたりにある蝶のような形をした「甲状腺」という臓器に、慢性的な炎症が起こる病気です。
この炎症は、細菌やウイルスによるものではなく、自分自身の体を守るはずの免疫システムが、誤って自分の甲状腺を攻撃してしまうことによって引き起こされます。
自己免疫の異常が引き起こす甲状腺の炎症

私たちの体には、外部から侵入する異物と戦う「免疫」という優れた防御システムが備わっています。
しかし、このシステムに乱れが生じると、自分自身の正常な細胞や組織を「敵」と誤認して攻撃を始めてしまうことがあります。
これが「自己免疫疾患」と呼ばれる状態です。橋本病は、この自己免疫疾患の一つであり、免疫細胞が甲状腺を標的にすることで、甲状腺組織がゆっくりと破壊され、慢性的な炎症が続きます。
脱毛を引き起こす二つの主要な要因
橋本病が脱毛を引き起こす背景には、大きく分けて二つの要因が複雑に関係しています。
一つは甲状腺の機能が低下することによる「ホルモンの乱れ」、もう一つは病気の根本原因である「免疫システムの誤作動」そのものです。
これら二つが、それぞれ異なる形で髪の健康に影響を与えます。

甲状腺ホルモンの乱れ
炎症によって甲状腺の組織がダメージを受けると、生命活動の維持に重要な「甲状腺ホルモン」を十分に作り出せなくなることがあります。
これを「甲状腺機能低下症」と呼びます。甲状腺ホルモンは、全身の細胞の活動を活発にする、いわば体のエネルギーの調整役です。
このホルモンが不足すると、髪の毛を作り出す毛母細胞の働きも鈍くなり、結果として脱毛につながります。
免疫システムの誤作動
橋本病の根底にある免疫システムの異常は、甲状腺だけにとどまらず、他の組織を攻撃することもあります。特に、髪の毛の根元にある毛包が攻撃対象になると、「円形脱毛症」を発症することがあります。
つまり、橋本病の患者さんは、二つの異なる方向から脱毛のリスクに直面している可能性があるのです。
甲状腺の主な役割
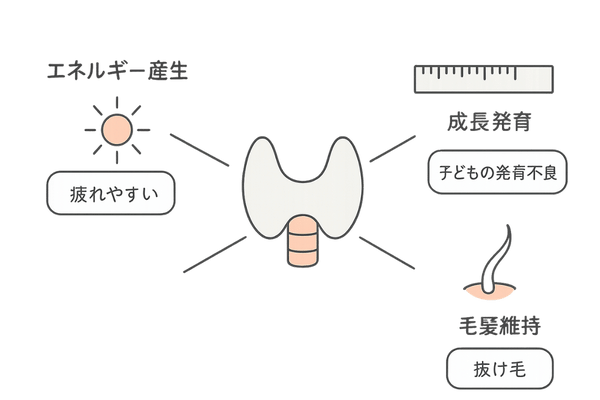
| 役割 | 具体的な働き | 不足した場合の影響 |
|---|---|---|
| エネルギー産生 | 全身の細胞の活動を活発にする(新陳代謝の促進) | 倦怠感、冷え、体重増加 |
| 成長と発育 | 骨や筋肉、神経系の正常な発達を助ける | 子どもの成長遅延など |
| 毛髪の健康維持 | 毛母細胞の活動を促し、正常なヘアサイクルを維持する | 脱毛、髪質の変化 |
甲状腺ホルモン不足が髪の成長サイクルに与える影響
私たちの髪の毛は、絶えず生まれ変わりを繰り返しています。この自然な生まれ変わりの周期を「ヘアサイクル(毛周期)」と呼び、健康な髪を維持するためには、このサイクルが正常に機能することが重要です。
しかし、甲状腺ホルモンが不足すると、この繊細なバランスが崩れ、抜け毛の増加や髪のボリュームダウンといった形で現れます。
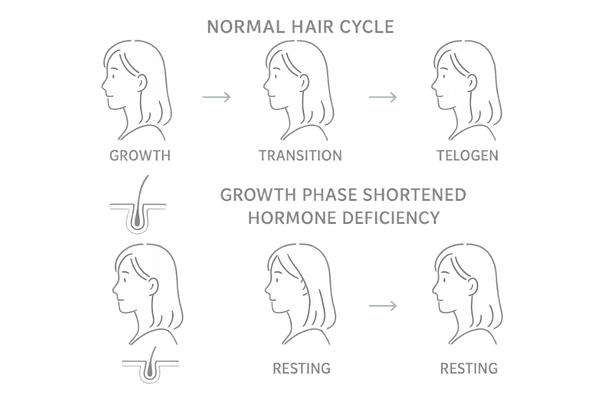
正常なヘアサイクル(毛周期)の仕組み
一本一本の髪の毛には寿命があり、それぞれが独立したサイクルを持っています。このサイクルは、主に「成長期」「退行期」「休止期」の三つの段階に分けられます。
頭部にある約10万本の髪の毛のうち、大部分(85〜90%)は成長期にあり、残りが退行期や休止期にあるのが正常な状態です。
成長期・退行期・休止期
「成長期」は、毛根にある毛母細胞が活発に分裂し、髪が太く長く伸びる期間で、通常2〜6年続きます。その後、数週間程度の「退行期」に入り、毛母細胞の活動が停止して髪の成長が止まります。
最終的に、3〜4ヶ月続く「休止期」を迎え、髪は毛根から離れて自然に抜け落ちます。そして、その毛穴からはまた新しい髪が生え始め、新たな成長期がスタートします。
甲状腺機能低下症がヘアサイクルを乱す
甲状腺機能低下症により甲状腺ホルモンが不足すると、この整然としたヘアサイクルに乱れが生じます。特に大きな影響を受けるのが、最も長い期間であるはずの「成長期」です。
甲状腺ホルモンは、毛母細胞の活動を支え、成長期を維持する上で重要な役割を担っています。
成長期の短縮と休止期脱毛
ホルモンが不足すると、多くの髪の毛が本来の寿命を全うする前に、 通常より早くに成長期を終えてしまいます。そして、次々と休止期へと移行してしまうのです。

その結果、頭髪全体に占める休止期の髪の割合が増加し、洗髪時やブラッシングの際に「抜け毛が増えた」と感じるようになります。
これは「休止期脱毛症」と呼ばれ、特定の場所だけが抜けるのではなく、頭部全体が均一に薄くなる(びまん性脱毛)のが特徴です。
新陳代謝の低下と毛母細胞への影響
甲状腺ホルモンは「新陳代謝」をコントロールするホルモンです。新陳代謝とは、古い細胞が新しい細胞に入れ替わる、体全体の生命活動の基本です。
毛母細胞は体の中でも特に細胞分裂が盛んな場所であり、活発な新陳代謝を必要とします。甲状腺ホルモンの不足は全身の新陳代謝を低下させ、毛母細胞のエネルギー産生や分裂活動を直接的に妨げます。
これにより、髪が十分に成長できなくなるだけでなく、新しく生えてくる髪が細く、弱々しくなることもあります。
ヘアサイクルの各段階と甲状腺ホルモンの役割
| 段階 | 期間の目安 | 甲状腺ホルモンの影響 |
|---|---|---|
| 成長期 | 2~6年 | この期間を維持・延長するように働く。不足すると短縮する。 |
| 退行期 | 約2週間 | 成長期から休止期への移行を制御する。 |
| 休止期 | 3~4ヶ月 | ホルモン不足でこの段階の毛髪の割合が増加し、抜け毛が増える。 |
慢性甲状腺炎に伴う脱毛症の発症に関わる免疫システム
慢性甲状腺炎(橋本病)による脱毛は、ホルモン不足だけが原因ではありません。病気の根源である「免疫システムの異常」そのものが、脱毛、特に「円形脱毛症」の発症に直接関わっています。
この関係性を理解することは、なぜ橋本病の患者さんに特有の脱毛パターンが見られるのかを知る上で非常に重要です。
自己免疫疾患としての橋本病
繰り返しになりますが、橋本病は免疫システムが自身の甲状腺を誤って攻撃する自己免疫疾患です。この「自己を攻撃する」という性質は、甲状腺だけに限定されるとは限りません。
免疫システムの矛先が、体の他の部分に向かうこともあるのです。
なぜ自分の甲状腺を攻撃するのか
その正確な理由は完全には解明されていませんが、遺伝的な素因を持つ人が、ウイルス感染や強いストレス、妊娠・出産などをきっかけに発症するのではないかと考えられています。
何らかの引き金によって免疫システムの調節機能に乱れが生じ、本来は見過ごされるはずの自己の組織(この場合は甲状腺)を「異物」と認識するようになってしまうのです。
円形脱毛症の合併とその理由
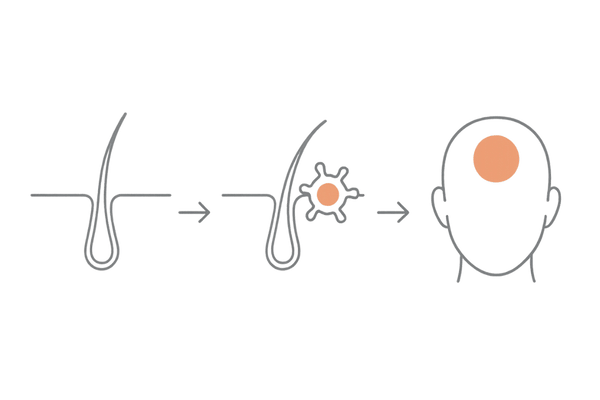
橋本病の患者さんには、円形脱毛症を合併する方が少なくありません。円形脱毛症もまた、毛根を標的とした自己免疫疾患であると考えられています。
突然、円形や楕円形に髪が抜け落ちるのが特徴で、一つだけでなく複数箇所にできたり、頭部全体や眉毛、まつ毛にまで及んだりすることもあります。
免疫システムの共通の誤作動
橋本病と円形脱毛症が合併しやすいのは、偶然ではありません。両者の根底には「自己の組織を攻撃する」という共通の異常が存在します。
甲状腺を攻撃する免疫細胞と、毛根を攻撃する免疫細胞は、種類や働きが似ている部分があり、一つの自己免疫疾患を持つ人は、別の自己免疫疾患も発症しやすい傾向があることが知られています。
これは、特定の臓器だけではなく、免疫システム全体のバランスが崩れていることを示唆しています。
関連する他の自己免疫疾患
橋本病や円形脱毛症を持つ人は、さらに他の自己免疫疾患を合併することもあります。これらの関連性を知ることで、ご自身の体で起きていることをより広い視野で捉えることができます。
尋常性白斑との関連性
尋常性白斑は、皮膚の色素を作る細胞(メラノサイト)が免疫システムによって破壊され、皮膚の一部が白くなる病気です。
これも自己免疫疾患の一つであり、橋本病や円形脱毛症の患者さんに合併しやすいことが分かっています。これらの病気が併発する場合、背景には共通の免疫異常があると考えられます。
橋本病と合併しやすい自己免疫疾患
| 疾患名 | 主な症状 | 関連性 |
|---|---|---|
| 円形脱毛症 | 円形・楕円形の脱毛斑 | 毛根への自己免疫攻撃。合併頻度が高い。 |
| 尋常性白斑 | 皮膚の色素が抜けて白くなる | 色素細胞への自己免疫攻撃。関連が指摘されている。 |
| 関節リウマチ | 手足の関節の腫れや痛み | 関節組織への自己免疫攻撃。合併の可能性がある。 |
遺伝的要因と環境因子の相互作用
「なぜ私が橋本病に?」という疑問は、多くの患者さんが抱くものです。
橋本病の発症は、単一の原因によるものではなく、生まれ持った体質(遺伝的要因)と、生活の中での様々な出来事(環境因子)が複雑に絡み合って起こると考えられています。
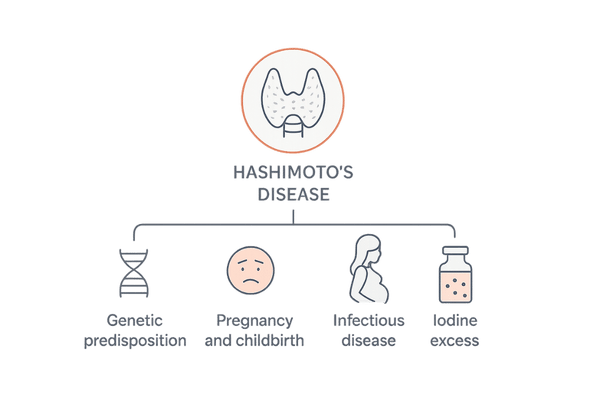
遺伝的素因の存在
橋本病は、家族内で複数の人が発症することがあり、遺伝的な関与が強く示唆されています。
特定の遺伝子があれば必ず発症するという単純なものではありませんが、「自己免疫疾患になりやすい体質」が受け継がれる可能性はあると考えられています。
しかし、遺伝的な素因を持つ人すべてが発症するわけではなく、あくまで「なりやすさ」を持っているに過ぎません。
家族内で見られる傾向
ご家族や親戚に橋本病や他の自己免疫疾患(例えば関節リウマチなど)の方がいる場合、ご自身も発症する可能性が一般よりは高くなるかもしれません。
しかし、これは過度に心配する必要はなく、ご自身の体質を知る一つの手がかりと捉えるのがよいでしょう。
発症の引き金となる環境因子
遺伝的な素因という「土台」の上に、何らかの「引き金」となる環境因子が加わることで、免疫システムのバランスが崩れ、発症に至ると考えられています。
どのような因子が引き金になるかは人それぞれですが、以下のようなものが指摘されています。
ストレスと免疫システムの関連
過度な精神的・身体的ストレスは、ホルモンバランスや自律神経の乱れを通じて、免疫システムの働きに大きな影響を与えます。
ストレスが直接の原因となるわけではありませんが、免疫の調節機能を不安定にし、潜んでいた自己免疫の異常を表面化させるきっかけになることがあります。
脱毛自体がさらなるストレスを生み、悪循環に陥ることも少なくありません。
妊娠・出産や食生活の影響
特に女性の場合、妊娠・出産はホルモンバランスや免疫状態が劇的に変化する時期であり、これをきっかけに橋本病を発症することがあります(出産後甲状腺炎)。
また、ヨウ素の過剰摂取が甲状腺に負担をかけ、発症や病状の悪化に関与するという説もありますが、通常の食生活で過剰になることは稀です。特定の健康食品やサプリメントの利用には注意が必要です。
発症に関わる可能性のある環境因子
- 精神的・身体的な強いストレス
- 妊娠・出産
- ウイルスや細菌への感染
- ヨウ素の過剰摂取(サプリメントなど)
- 特定の薬剤の使用
慢性甲状腺炎に伴う脱毛症の診断に必要な血液検査
「この抜け毛は、もしかして甲状腺のせい?」と感じたとき、その原因を正確に突き止めるためには、専門医による診断が重要です。
特に、慢性甲状腺炎(橋本病)が疑われる場合の診断の基本となるのが「血液検査」です。
血液検査は、体の中で起きている変化を客観的な数値として示してくれるため、脱毛の原因を探る上で非常に有力な手がかりとなります。
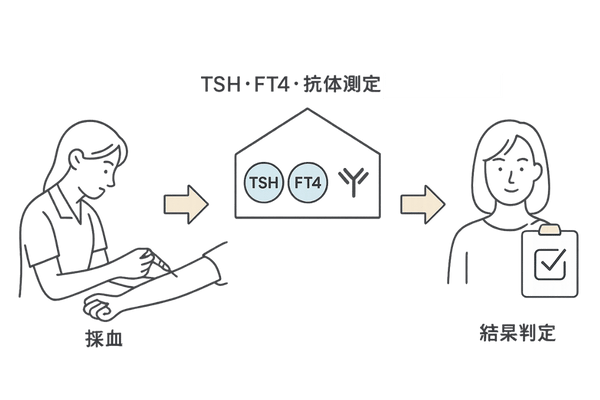
なぜ血液検査が重要なのか
脱毛の原因は一つではありません。甲状腺の問題以外にも、ホルモンバランスの乱れ、栄養不足、ストレス、あるいは他の病気が隠れている可能性もあります。
血液検査を行うことで、甲状腺の機能状態や自己免疫の有無を調べると同時に、他の脱毛原因についても評価することができます。
体内の状態を客観的に把握する
血液中のホルモンや抗体の量を測定することで、甲状腺が正常に働いているか、免疫システムに異常がないかを判断します。
自己判断でサプリメントを試したり、ヘアケア製品を変えたりする前に、まずはご自身の体の状態を正確に知ることが、適切な対策への近道です。
皮膚科と内分泌科の連携
脱毛の悩みで医療機関を受診する場合、まず「皮膚科」を思い浮かべる方が多いでしょう。皮膚科は髪と頭皮の専門家であり、脱毛症の診断において中心的な役割を果たします。
一方で、橋本病のような全身性の病気が疑われる場合は、ホルモンや代謝を専門とする「内分泌科(または内科)」での評価も重要になります。
両科が連携し、多角的に状態を評価することが、より正確な診断につながります。
脱毛の多角的な評価
当クリニックでは、皮膚科専門医がまず頭皮の状態や脱毛のパターンを詳しく診察します。
その上で、慢性甲状腺炎の可能性が考えられる場合には、必要な血液検査を実施し、その結果に基づいて内分泌科専門医との連携も視野に入れながら、最適な方針を検討します。
鑑別診断の必要性
脱毛症の診断では、「鑑別診断」という考え方が非常に重要です。これは、似たような症状を示す他の病気の可能性を一つずつ除外していく作業です。
特に女性の薄毛では、甲状腺機能低下症以外にも考慮すべき状態がいくつかあります。
AGA(男性型脱毛症)との違い
「男性型」という名前ですが、女性でも発症します(FAGA:女性男性型脱毛症)。主に頭頂部や分け目のあたりが薄くなるのが特徴で、甲状腺疾患によるびまん性の脱毛とはパターンが異なります。
原因も男性ホルモンの影響が主体であり、治療法も異なります。
鉄欠乏(貧血)による脱毛との区別
鉄は、髪の毛の成長に重要な栄養素です。月経のある女性は鉄欠乏になりやすく、これが脱毛の原因となることも少なくありません。
鉄欠乏による貧血の症状(倦怠感、動悸、息切れなど)は、甲状腺機能低下症の症状と似ているため、血液検査で鉄関連の項目(フェリチンなど)も同時に調べることが大切です。
脱毛の主な原因と鑑別ポイント
| 脱毛症の種類 | 主な原因 | 特徴的な脱毛パターン |
|---|---|---|
| 甲状腺機能低下症による脱毛 | 甲状腺ホルモンの不足 | 頭部全体のびまん性脱毛 |
| 円形脱毛症 | 自己免疫(毛根への攻撃) | 円形・楕円形の脱毛斑 |
| 女性男性型脱毛症 (FAGA) | 男性ホルモンの影響、遺伝 | 頭頂部や分け目が薄くなる |
| 鉄欠乏性脱毛 | 体内の鉄分不足 | びまん性脱毛。他の貧血症状を伴うことがある。 |
甲状腺機能検査の具体的な項目と基準値
血液検査で甲状腺の機能を調べる際には、いくつかの特定の項目を測定します。
これらの数値は、脳と甲状腺が互いにどのように連携してホルモン量を調節しているかを示しており、甲状腺の状態を正確に把握するための鍵となります。
ここでは、特に重要な三つの検査項目について解説します。
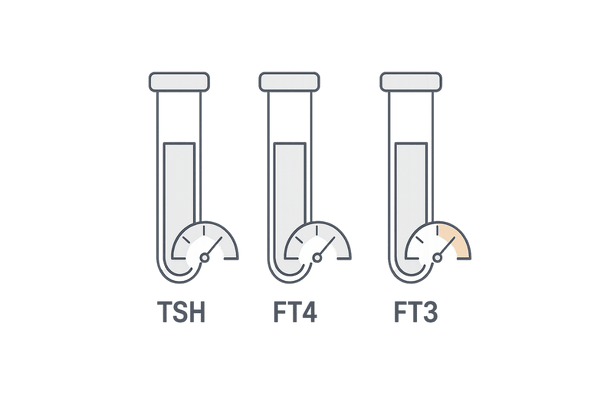
甲状腺刺激ホルモン(TSH)
TSHは、脳の下垂体という部分から分泌されるホルモンです。その名の通り、甲状腺に対して「もっと甲状腺ホルモンを作りなさい」と指令を送る役割を担っています。
体内の甲状腺ホルモンが不足してくると、下垂体はそれを敏感に察知し、TSHの分泌量を増やして甲状腺を刺激しようとします。
脳からの指令を測る指標
そのため、TSHは甲状腺機能の非常に感度の高いマーカーとなります。
血中の甲状腺ホルモンがまだ正常範囲内であっても、その状態を維持するために下垂体が頑張って指令を出し続けている場合(潜在性甲状腺機能低下症)、TSHの値は基準値を超えて上昇します。
つまり、TSHが高いということは、甲状腺の機能が低下しているサインなのです。
甲状腺ホルモン(FT4, FT3)
これらは、甲状腺自体が作り出すホルモンです。血液中ではその多くがタンパク質と結合していますが、実際に体の各細胞で働くのは、タンパク質と結合していない「遊離(フリー)」型のホルモンです。
そのため、検査では遊離型のサイロキシン(FT4)とトリヨードサイロニン(FT3)を測定するのが一般的です。FT4が甲状腺から分泌される主要なホルモンです。
実際に働くホルモンの量
FT4やFT3の値が基準値を下回っている場合、それは甲状腺が指令通りにホルモンを十分に作れていない、明らかな「甲状腺機能低下症」の状態を示します。
脱毛や倦怠感といった症状は、このFT4やFT3の不足によって引き起こされます。
主要な甲状腺機能検査項目と基準値の目安
| 検査項目 | どのようなホルモンか | 基準値の目安(μIU/mL or ng/dL) |
|---|---|---|
| TSH | 脳下垂体から出る指令ホルモン | 0.5~5.0 μIU/mL |
| FT4 | 甲状腺が作る主要なホルモン | 0.9~1.7 ng/dL |
| FT3 | 活性型の甲状腺ホルモン | 2.3~4.0 pg/mL |
※基準値は測定する検査機関によって多少異なります。あくまで一般的な目安としてください。
甲状腺超音波検査で分かること
血液検査が甲状腺の「機能」を調べるのに対し、超音波(エコー)検査は甲状腺の「形」や「内部の状態」を直接目で見て評価する画像診断です。
プローブと呼ばれる小さな機器を首にあてるだけで、痛みもなく、放射線被曝の心配もない安全な検査です。慢性甲状腺炎(橋本病)の診断において、特徴的な画像所見を確認するために行われます。
甲状腺の形状と大きさの評価
まず、甲状腺全体の大きさや形を測定します。
橋本病では、初期には炎症によって甲状腺が腫れて大きくなることがありますが、長期間にわたって炎症が続くと、組織が破壊されて逆に萎縮し、小さくなることもあります。
炎症による変化を視覚的に確認
健康な甲状腺は、超音波検査では均一でスムーズな画像として映し出されます。
しかし、橋本病ではリンパ球などの免疫細胞が甲状腺内に侵入して炎症を起こすため、内部が不均一でゴツゴツとした、特徴的な画像が見られます。
内部の状態(血流や結節の有無)
超音波検査では、ドップラー法という技術を使って甲状腺内の血流の状態も評価できます。炎症が強い時期には血流が増加している様子が観察されることがあります。
また、甲状腺内に「結節」や「のう胞」といった、しこりや液体のたまった袋がないかどうかも確認します。
これらは橋本病と直接関係ないことも多いですが、定期的な経過観察が必要な場合もあります。
橋本病に特徴的な所見
- 甲状腺全体の腫れ、または萎縮
- 内部エコーレベルの低下(黒っぽく見える)
- 内部構造の不均一さ
- 線維化(硬くなった部分)の存在
抗体検査による自己免疫状態の評価
慢性甲状腺炎(橋本病)の診断を確定させる上で、甲状腺機能検査と並行して行われるのが「自己抗体」の検査です。
自己抗体とは、自己免疫の異常によって作られる、自分自身の組織を攻撃してしまうタンパク質のことです。
この自己抗体が血液中に存在するかどうかを調べることで、甲状腺の炎症が自己免疫によるものであるという強力な証拠を得ることができます。
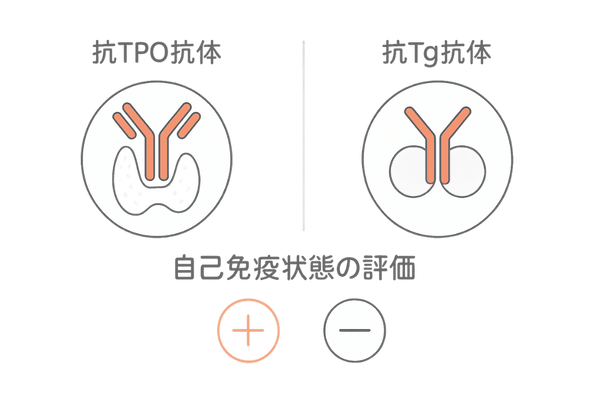
抗サイログロブリン抗体(TgAb)
サイログロブリンは、甲状腺ホルモンの原料となるタンパク質です。抗サイログロブリン抗体(TgAb)は、このサイログロブリンを標的とする自己抗体です。
抗甲状腺ペルオキシダーゼ抗体(TPOAb)
甲状腺ペルオキシダーゼ(TPO)は、甲状腺ホルモンを合成する過程で重要な役割を果たす酵素です。抗甲状腺ペルオキシダーゼ抗体(TPOAb)は、この酵素を標的とします。
TgAbよりも橋本病に特異性が高いとされ、診断においてより重視されます。
橋本病の診断における抗体の役割
TgAbまたはTPOAbのどちらか、あるいは両方が陽性であることは、橋本病の診断における重要な指標となります。
これらの抗体が存在するということは、免疫システムが甲状腺を攻撃している状態にあることを意味します。ただし、これらの抗体が陽性であっても、甲状腺機能が正常に保たれている人も多くいます。
抗体の存在だけでは治療の対象とはならず、あくまで甲状腺機能の低下が見られる場合に治療を検討します。
甲状腺自己抗体検査の項目と意義
| 抗体名 | 攻撃する対象 | 橋本病診断における位置づけ |
|---|---|---|
| 抗TPO抗体 (TPOAb) | 甲状腺ホルモン合成酵素 (TPO) | 橋本病の診断に非常に重要で、特異性が高い。 |
| 抗Tg抗体 (TgAb) | 甲状腺ホルモンの原料 (サイログロブリン) | TPOAbとあわせて測定されることが多い。 |
検査結果の読み方と重要な数値の意味
一通り検査を終えると、様々な数値が並んだ検査結果が手渡されます。専門的な用語や略語が多く、ご自身で理解するのは難しいかもしれません。
しかし、主要な数値がどのような状態を示しているのか、その基本的なパターンを知っておくことで、医師からの説明をより深く理解し、ご自身の状態を把握する助けになります。
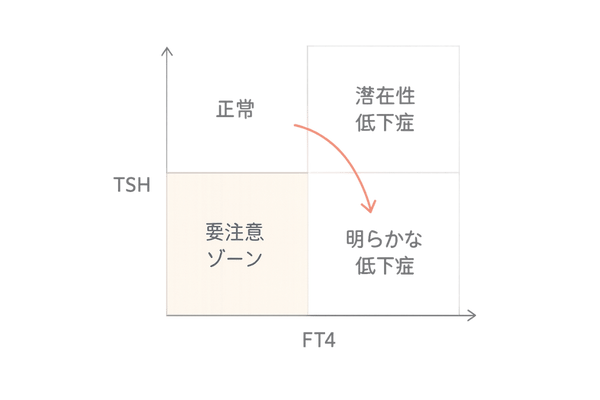
甲状腺機能低下症のパターン
典型的な甲状腺機能低下症では、血液検査の結果に特徴的なパターンが現れます。それは、脳からの指令ホルモンは増えているのに、甲状腺から出るホルモンは減っている、という状態です。
TSH高値とFT4低値
脳の下垂体は、甲状腺ホルモンの不足を補おうと一生懸命に指令(TSH)を出し続けます。そのため、TSHの値は基準値よりも高くなります。
一方、指令を受けている甲状腺は炎症によって機能が低下しているため、十分なホルモン(FT4)を作ることができません。その結果、FT4の値は基準値よりも低くなります。
この「TSH高値・FT4低値」という組み合わせが、明らかな甲状腺機能低下症の診断の基本です。
潜在性甲状腺機能低下症とは
症状がはっきりしないか、非常に軽微であるものの、血液検査では異常が見つかる状態を「潜在性甲状腺機能低下症」と呼びます。
この状態では、まだ甲状腺に余力があるため、脳からの強い指令(TSH高値)に応えて、なんとか正常範囲の甲状腺ホルモン(FT4正常)を分泌できています。
TSHのみが高値の場合
「FT4は正常なのに、TSHだけが高い」という検査結果が、この状態を示します。症状がない場合も多いですが、この状態が続くと、やがて甲状腺が疲弊して明らかな機能低下症に移行することがあります。
脱毛などの症状がすでにある場合は、この段階でも治療を検討することがあります。
検査結果と脱毛症状の関連性
検査結果の数値の異常の程度と、脱毛などの自覚症状の強さは、必ずしも比例するわけではありません。
数値の異常が軽度でも強い脱毛を訴える方もいれば、数値が大きく乱れていても症状をほとんど感じない方もいます。
そのため、診断や治療方針の決定にあたっては、検査データだけでなく、患者さん一人ひとりの症状や悩みを総合的に判断することが大切です。
TSHとFT4の組み合わせで見る甲状腺の状態
| TSH | FT4 | 考えられる状態 |
|---|---|---|
| 正常 | 正常 | 甲状腺機能は正常(脱毛の主な原因ではない可能性) |
| 高い | 正常 | 潜在性甲状腺機能低下症 |
| 高い | 低い | 甲状腺機能低下症 |
よくある質問
この記事では、慢性甲状腺炎に伴う脱毛の原因と、その診断に必要な検査について詳しく解説しました。
ご自身の状態を正しく理解することは、適切な治療への大切な一歩です。原因が分かれば、次はその対策が重要になります。
以下のページでは、検査結果に基づいた具体的な治療法や、日常生活で髪の健康を守るためにできる予防策について詳しくご紹介しています。
あわせてお読みいただき、健やかな髪を取り戻すための次の一歩を踏み出してください。
Reference
POPA, Adelina, et al. Study of the thyroid profile of patients with alopecia. Journal of Clinical Medicine, 2023, 12.3: 1115.
DAI, Ying-Xiu, et al. Bidirectional association between alopecia areata and thyroid diseases: a nationwide population-based cohort study. Archives of Dermatological Research, 2021, 313: 339-346.
ABI THOMAS, Emy; KADYAN, R. S. Alopecia areata and autoimmunity: a clinical study. Indian journal of dermatology, 2008, 53.2: 70-74.
KINOSHITA‐ISE, Misaki; MARTINEZ‐CABRIALES, Sylvia Aide; ALHUSAYEN, Raed. Chronological association between alopecia areata and autoimmune thyroid diseases: A systematic review and meta‐analysis. The Journal of Dermatology, 2019, 46.8: 702-709.
ZHAO, Yue; GUO, Furong; GUO, Mengyue. Thyroid Dysfunction and Alopecia Areata: A Genetic Prediction Causality Analysis Study. Skin Research and Technology, 2024, 30.10: e70063.
NAIK, Piyu Parth; FARRUKH, Syed Nadir. Association between alopecia areata and thyroid dysfunction. Postgraduate Medicine, 2021, 133.8: 895-898.
ZHANG, Gongjie, et al. Relationship of Hypothyroidism with Alopecia Areata and Androgenetic Alopecia: Insights from a Two-Sample Mendelian Randomization Study. Clinical, Cosmetic and Investigational Dermatology, 2024, 1865-1874.
CARLUCCI, Palma, et al. immune-molecular link between thyroid and skin autoimmune diseases: A narrative review. Journal of Clinical Medicine, 2024, 13.18: 5594.
慢性甲状腺炎に伴う脱毛症の関連記事




