最近、抜け毛が増えたと感じていませんか。特に女性にとって髪は大切なもの。その悩みの裏には、単なるヘアサイクルの乱れだけでなく、「膠原病」という自己免疫疾患が隠れていることがあります。
この記事では、膠原病がなぜ脱毛を引き起こすのか、その原因と症状、そして希望を持って向き合うための治療法について、専門的な観点から分かりやすく解説します。
この記事の執筆者

AGAメディカルケアクリニック 統括院長
前田 祐助
【経歴】
慶應義塾大学医学部医学研究科卒業
慶應義塾大学病院 初期臨床研修課程終了
大手AGAクリニック(院長)を経て、2018年に薄毛・AGA治療の「AGAメディカルケアクリニック」新宿院を開設
2020年に横浜院、2023年に東京八重洲院を開設
資格・所属学会・症例数
【資格】
- 医師免許
- ⽇本医師会認定産業医
- 医学博士
【所属学会】
- 日本内科学会
- 日本美容皮膚科学会
- 日本臨床毛髪学会
【症例数】
3万人以上※
※2018年5月~2022年12月AGAメディカルケアクリニック全店舗の延べ患者数
膠原病に伴う脱毛症 – あなたの髪の悩みを理解しましょう
髪の悩みは非常にデリケートな問題です。特に、抜け毛が全身の健康状態を示すサインである可能性を考えると、その不安は一層深まります。
ここでは、まず膠原病と脱毛症の基本的な関係性を理解し、あなたの悩みの本質に迫ります。
女性に多い悩み 膠原病と脱毛の関係
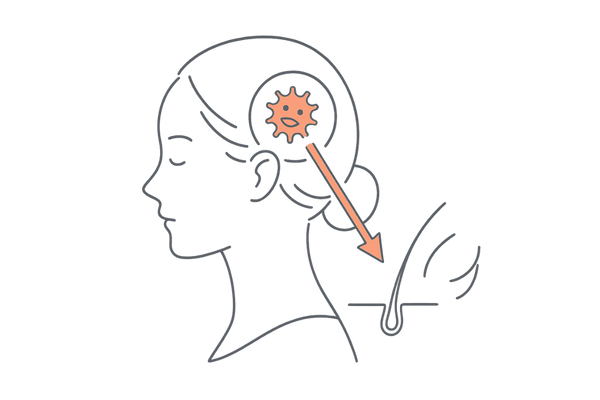
「膠原病」という言葉を聞いたことがありますか。これは、本来体を守るはずの免疫システムが自分自身の体を攻撃してしまう「自己免疫疾患」の総称です。
この病気は関節や皮膚、内臓など全身に影響を及ぼす可能性があり、特に若い世代から中年の女性に発症しやすい傾向があります。そして、多くの患者が経験する辛い症状の一つが脱毛です。
この脱毛は、病気の活動性と深く関連しており、体の内側からの警告サインと捉えることが大切です。
なぜ髪が抜けるのか 原因の探求
膠原病による脱毛の主な原因は、免疫システムが毛髪を作り出す「毛包」という組織を誤って攻撃することにあります。この攻撃により毛包が炎症を起こし、正常なヘアサイクルが維持できなくなります。
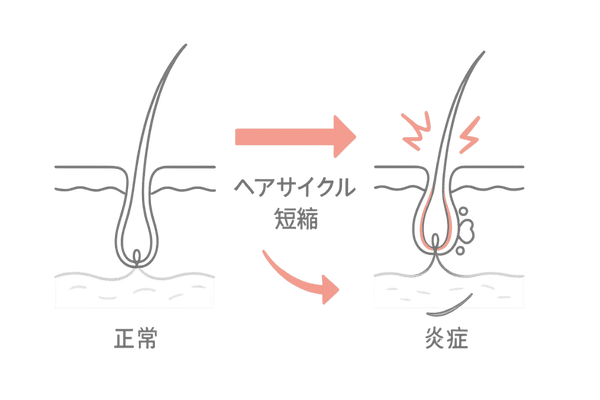
その結果、髪が十分に成長する前に抜け落ちてしまったり、広範囲で一気に抜けたりするのです。市販の育毛剤などでは改善が難しいのは、この根本的な原因が体の内部にあるためです。
膠原病の主な種類と脱毛
膠原病にはいくつかの種類があり、それぞれ脱毛の症状の現れ方が異なります。代表的な疾患と脱毛の関係を知ることは、ご自身の状態を理解する第一歩となります。
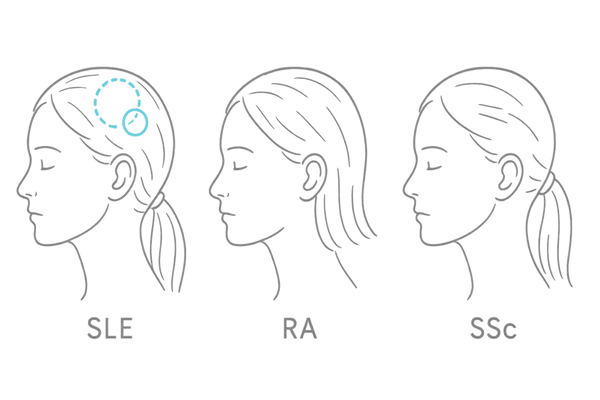
| 膠原病の種類 | 脱毛の特徴 | 特に注意すべき点 |
|---|---|---|
| 全身性エリテマトーデス(SLE) | びまん性脱毛(全体的に薄くなる)、円形脱毛 | 病気の活動期に脱毛が増える傾向がある |
| 関節リウマチ | びまん性脱毛 | 関節の痛みや腫れと同時に現れることがある |
| 強皮症 | 瘢痕性脱毛(皮膚が硬くなった部分) | 毛包が破壊され、再生が難しい場合がある |
髪が抜ける症状 – 見逃してはいけない初期サイン
脱毛の仕方は、その原因を探る上で重要な手がかりとなります。ここでは、膠原病に伴う脱毛症に特徴的な症状や、脱毛以外に注意すべき体の変化について詳しく見ていきます。
これらのサインに早めに気づくことが、適切な対応への鍵となります。
びまん性脱毛 全体的に髪が薄くなる
膠原病による脱毛で最も多く見られるのが「びまん性脱毛」です。これは、特定の場所だけが抜けるのではなく、頭部全体の髪が均等に、あるいはまだらに薄くなる症状を指します。
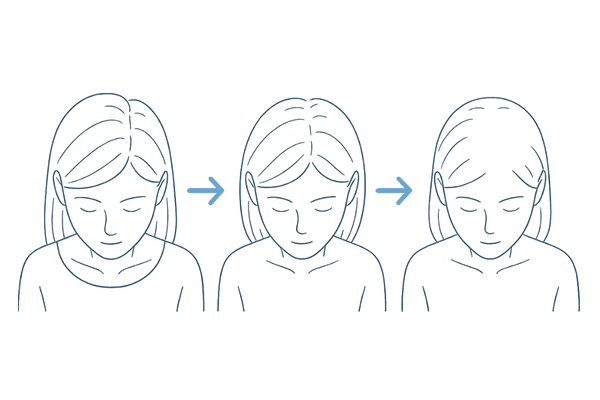
シャンプーやブラッシングの際に、以前より明らかに抜け毛の量が増えたと感じたら注意が必要です。
「最近、髪のボリュームが減った」「地肌が透けて見えるようになった」といった変化は、見過ごせないサインかもしれません。
瘢痕性脱毛と非瘢痕性脱毛の違い
脱毛には大きく分けて二つのタイプがあります。一つは、毛包が破壊されずに残っている「非瘢痕性脱毛」です。
このタイプは、原因となっている膠原病の治療がうまくいけば、髪が再び生えてくる可能性があります。全身性エリテマトーデスや関節リウマチによる脱毛の多くはこちらに分類されます。
もう一つは、炎症によって毛包そのものが破壊され、皮膚が硬い瘢痕組織に置き換わってしまう「瘢痕性脱毛」です。この場合、残念ながら髪の再生は難しくなります。
この違いを早期に見極めることが、治療方針を決める上で非常に重要です。
脱毛以外の身体的な症状
膠原病は全身性の疾患であるため、脱毛以外にも様々な症状が現れることが少なくありません。これらの症状は、自己免疫疾患の可能性を示唆する重要な手がかりです。
- 原因不明の微熱が続く
- 複数の関節に痛みや腫れ、こわばりを感じる(特に関節リウマチ)
- 顔に蝶のような形の発疹(蝶形紅斑)が出る(特に全身性エリテマトーデス)
- 日光に当たると皮膚に発疹や水ぶくれができる
- 手足の指先が冷たくなり、白や紫色に変化する(レイノー現象)
今すぐできるセルフチェック – 自宅で確認する方法
専門医の診断を受ける前に、ご自身の状態を客観的に把握しておくことはとても大切です。ここでは、自宅で簡単にできるセルフチェックの方法を紹介します。
気になる項目があれば、医療機関を受診する際の重要な情報になります。
抜け毛の状態を観察する
まずは、日々の抜け毛を注意深く観察してみましょう。枕カバーについた髪の毛、お風呂の排水溝にたまる髪の毛の量をチェックします。
1日に50本から100本程度の抜け毛は正常範囲ですが、明らかにそれ以上の量が続く場合は注意が必要です。また、抜けた毛の毛根部分が細く尖っているか、丸みを帯びているかなども一つの目安になります。
頭皮と皮膚の状態を確認する
鏡を使って頭皮の状態をチェックします。赤み、かゆみ、フケ、湿疹、あるいは硬くなっている部分はないか確認しましょう。
特に、脱毛部分の皮膚がツルツルして毛穴が見えない場合は、瘢痕性脱毛の可能性も考えられます。また、顔や手足など、体の他の部分の皮膚に発疹や色の変化がないかも合わせて確認します。
全身の症状チェックリスト
以下の項目に当てはまるものがないか、ご自身の体調を振り返ってみましょう。複数当てはまる場合は、自己免疫疾患の可能性を考慮し、早めに専門医に相談することをお勧めします。
| チェック項目 | 具体的な症状の例 | 該当の有無 |
|---|---|---|
| 関節の異常 | 朝、手指がこわばって動かしにくい。複数の関節が痛む。 | □ はい / □ いいえ |
| 皮膚の異常 | 日光を浴びた後に発疹が出る。口内炎が治りにくい。 | □ はい / □ いいえ |
| 全身の倦怠感 | 十分な睡眠をとっても疲れが取れない。体がだるい。 | □ はい / □ いいえ |
膠原病に伴う脱毛症が起こる仕組み – 体の中で何が起きているのか
なぜ健康なはずの髪が抜けてしまうのでしょうか。その背景には、私たちの体を守る「免疫」というシステムの複雑な異常が関わっています。
ここでは、あなたの体の中で起きていることを理解し、不安を和らげるための知識を深めていきましょう。
自己免疫疾患という根本原因
私たちの体には、外部から侵入してきた細菌やウイルスなどを攻撃し、体を守る「免疫」という素晴らしい仕組みが備わっています。
しかし、何らかの理由でこの免疫システムに狂いが生じ、自分自身の正常な細胞や組織を「敵」と誤認して攻撃を始めてしまうことがあります。これが「自己免疫疾患」です。
膠原病は、この自己免疫疾患の代表的なものの一つです。
免疫細胞が毛包を攻撃する
膠原病に伴う脱毛症では、この誤った免疫の攻撃が、髪の毛の根元にある「毛包」に向けられます。毛包は、髪の毛を生産する大切な工場です。
この工場が免疫細胞によって攻撃されると、炎症が起きて機能が低下し、健康な髪を育てることができなくなってしまいます。
その結果、ヘアサイクルが乱れ、髪が成長期を維持できずに次々と抜け落ちてしまう「びまん性脱毛」などの症状が現れるのです。
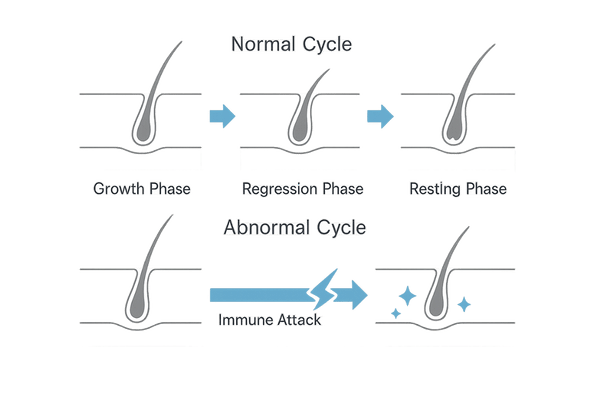
ヘアサイクルの乱れ
健康な髪には「成長期」「退行期」「休止期」というサイクルがあります。しかし、免疫の攻撃を受けると、多くの髪が一斉に成長期を終え、「休止期」に入ってしまいます。
これが、短期間で大量の抜け毛が起こる原因です。
| ヘアサイクルの段階 | 健康な状態 | 膠原病による影響 |
|---|---|---|
| 成長期(2~6年) | 髪が活発に成長し、太くなる | 期間が短縮し、髪が十分に成長できない |
| 退行期(約2週間) | 髪の成長が止まる | - |
| 休止期(約3ヶ月) | 自然に脱毛し、次の成長準備に入る | 多くの毛髪がこの段階に移行し、大量脱毛が起こる |
病院での検査内容 – 正確な診断への道筋
膠原病が疑われる場合、正確な診断を下すためには専門的な検査が必要です。皮膚科や膠原病内科などの専門医は、様々な角度から検査を行い、脱毛の根本原因を突き止めます。
ここでは、一般的に行われる検査の内容について説明します。
診断の基本となる問診と視診
診断の第一歩は、医師による丁寧な問診です。いつから脱毛が始まったか、どのような抜け方か、脱毛以外の症状はあるか、家族に同じような病気の人はいるかなど、詳しく伝えます。
セルフチェックで気づいた点も、この時に話しましょう。その後、医師は頭皮や髪の状態、皮膚の発疹、関節の腫れなどを直接見て触って診察します。
血液検査で自己抗体を調べる
膠原病の診断で非常に重要なのが血液検査です。この検査によって、自己免疫疾患に特徴的な「自己抗体」の有無や種類を調べることができます。
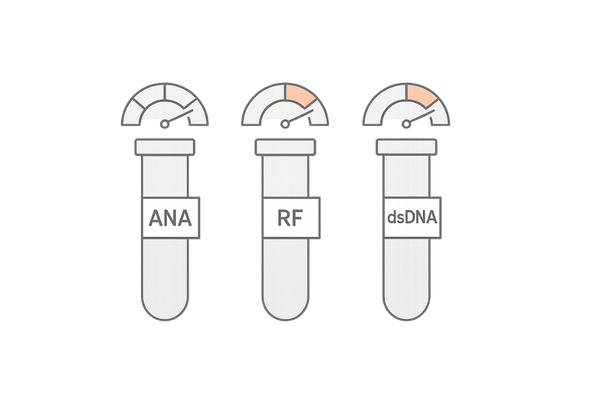
特に「抗核抗体」は、全身性エリテマトーデスをはじめとする多くの膠原病で陽性となるため、スクリーニング検査として広く用いられます。
また、炎症の度合いを示す数値(CRPや血沈)も同時に測定し、病気の活動性を評価します。
主な血液検査項目
診断のために行われる代表的な血液検査項目には、以下のようなものがあります。これらの結果を総合的に判断して診断を下します。
| 検査項目 | 調べる内容 | 関連する主な疾患 |
|---|---|---|
| 抗核抗体 (ANA) | 自己抗体の有無を調べる基本的な検査 | 全身性エリテマトーデス、強皮症など |
| リウマトイド因子 (RF) | 関節リウマチに特徴的な自己抗体 | 関節リウマチ |
| 抗ds-DNA抗体 | 全身性エリテマトーデスの診断と活動性評価に重要 | 全身性エリテマトーデス(SLE) |
確定診断のための皮膚生検
診断を確定するため、あるいは瘢痕性脱毛か非瘢痕性脱毛かを明確にするために、頭皮の一部を小さく採取して顕微鏡で詳しく調べる「皮膚生検」という検査を行うことがあります。
局所麻酔をするため痛みはほとんどありません。この検査により、毛包の周りでどのような炎症が起きているかを直接観察でき、非常に多くの情報が得られます。
治療選択肢 – 症状に応じたアプローチ方法
診断が確定したら、次は治療へと進みます。膠原病に伴う脱毛症の治療は、単に髪を生やすことだけが目的ではありません。
脱毛の原因となっている体内の免疫の異常を鎮め、病気そのものをコントロールすることが最も重要です。
治療の基本方針 原疾患のコントロール
治療の柱となるのは、膠原病という原疾患の活動性を抑えることです。免疫の暴走を抑えることで、毛包への攻撃が止まり、ヘアサイクルが正常化します。
非瘢痕性の脱毛であれば、病状が落ち着くにつれて、徐々に髪の毛は回復していきます。つまり、「髪の治療」は「体の治療」とイコールであると理解することが大切です。
薬物療法 免疫を抑える薬
原疾患の治療には、主に免疫の働きを抑えるための薬を用います。使用する薬の種類や量は、病気の種類や重症度、患者さん一人ひとりの状態に合わせて専門医が慎重に決定します。
副腎皮質ステロイド
強力な抗炎症作用と免疫抑制作用を持つ薬で、治療の中心的役割を担います。プレドニゾロンなどが代表的です。病気の活動性を速やかに抑える効果がありますが、長期間の使用には注意が必要です。
免疫抑制薬
ステロイドの効果が不十分な場合や、ステロイドの量を減らす目的で併用します。メトトレキサートやアザチオプリンなどがあります。
主な治療薬の比較
治療で用いられる代表的な薬の特徴を理解しておきましょう。
| 薬剤の種類 | 主な役割 | 注意点 |
|---|---|---|
| ステロイド(内服薬) | 全身の炎症と免疫を強力に抑制する | 医師の指示通りに服用し、自己判断で中断しない |
| 免疫抑制薬 | 免疫細胞の働きを抑え、ステロイドを補助する | 効果が現れるまでに時間がかかることがある |
| ステロイド(外用薬) | 頭皮など局所の炎症を抑える | びまん性脱毛への効果は限定的 |
「治る」という言葉の捉え方
患者さんが最も気になるのは「この病気は治るのか」ということでしょう。現代の医療では、膠原病を完全に体からなくす「完治」は難しいとされています。
しかし、適切な治療を続けることで、病気の活動性をコントロールし、症状がほとんどない「寛解」という状態を維持することは十分に可能です。
寛解状態になれば、脱毛も改善し、健康な人と変わらない生活を送ることができます。希望を持って、根気強く治療に取り組むことが大切です。
膠原病に伴う脱毛症の予防策 – 進行を遅らせるために

膠原病と診断された後も、日々の生活習慣を工夫することで、病状の悪化を防ぎ、脱毛の進行を緩やかにすることが期待できます。
ここでは、ご自身で取り組める予防策について紹介します。
悪化因子を避ける生活
膠原病、特に全身性エリテマトーデスでは、特定の刺激が病状を悪化させる引き金になることが知られています。これらの悪化因子を日常生活から遠ざけることが、脱毛の予防にも繋がります。
紫外線対策
紫外線は免疫システムを過剰に刺激し、症状を悪化させる最大の要因の一つです。
外出時は帽子や日傘、長袖の衣類を活用し、日焼け止めをこまめに塗り直す習慣をつけましょう。
ストレス管理
過度なストレスは免疫のバランスを乱します。
十分な休息と睡眠を確保し、趣味やリラクゼーションの時間を持つなど、自分なりのストレス解消法を見つけることが重要です。
感染症予防
風邪やインフルエンザなどの感染症は、免疫系に負担をかけ、病気を悪化させる可能性があります。
手洗いやうがいを徹底し、人混みを避けるなどの対策を心がけましょう。
バランスの取れた食事
健康な髪を育むためには、バランスの取れた栄養が欠かせません。
特定の食品が膠原病を治すわけではありませんが、体全体の健康を維持し、免疫力を正常に保つために、食生活に気を配ることは非常に有益です。
髪の健康をサポートする栄養素
| 栄養素 | 主な働き | 多く含まれる食品 |
|---|---|---|
| タンパク質 | 髪の主成分(ケラチン)の材料となる | 肉、魚、卵、大豆製品、乳製品 |
| 亜鉛 | タンパク質の合成を助け、ヘアサイクルを整える | 牡蠣、レバー、牛肉、ナッツ類 |
| ビタミンB群 | 頭皮の血行を促進し、新陳代謝を活発にする | 豚肉、レバー、うなぎ、玄米 |
日常生活で気をつけるべきポイント – 髪と頭皮のケア
治療と並行して、日々のヘアケアを見直すことも、頭皮環境を健やかに保ち、さらなる脱毛を防ぐために大切です。デリケートになっている頭皮と髪を、優しくいたわるケアを心がけましょう。
正しいシャンプーの方法

脱毛を気にするあまり、シャンプーをためらう方もいますが、頭皮を清潔に保つことは重要です。ただし、洗い方には工夫が必要です。
まず、シャンプーを直接頭皮につけず、手のひらでよく泡立ててから髪全体になじませます。洗う際は爪を立てず、指の腹を使って優しくマッサージするように洗いましょう。
すすぎは、シャンプー剤が残らないように時間をかけて丁寧に行います。
頭皮に優しいヘアケア製品の選び方
シャンプーやトリートメントは、できるだけ頭皮への刺激が少ない、アミノ酸系や低刺激性の製品を選ぶとよいでしょう。
アルコール含有量の多いスタイリング剤や、パーマ、カラーリングは頭皮への負担が大きいため、症状が落ち着くまでは控えることをお勧めします。
ヘアケアの注意点まとめ
| 項目 | 推奨されること (DO) | 避けるべきこと (DON’T) |
|---|---|---|
| 洗髪 | 指の腹で優しく洗う、ぬるま湯ですすぐ | 爪を立ててゴシゴシ洗う、熱いお湯を使う |
| 乾燥 | タオルで優しく水分を吸い取り、ドライヤーは離して使う | タオルで強くこする、ドライヤーを近づけすぎる |
| ヘアスタイル | 髪や頭皮に負担の少ない髪型にする | 髪を強く引っ張るポニーテールや編み込み |
専門医との連携 – 適切な医療機関の選び方
膠原病に伴う脱毛症の治療は、長期にわたることが多く、信頼できる専門医との連携が不可欠です。ここでは、どのような医療機関を受診し、どのように医師と向き合っていけばよいかについて解説します。
何科を受診すればよいか
脱毛の症状で最初に医療機関を訪れる場合、まずは「皮膚科」を受診するのが一般的です。
皮膚科の専門医は、脱毛の原因が頭皮の問題なのか、あるいは全身性の疾患によるものなのかを鑑別する知識を持っています。
皮膚科での診察や検査の結果、膠原病が強く疑われる場合は、より専門的な治療を行う「膠原病内科」や「リウマチ科」を紹介されることもあります。
専門医を選ぶ際のポイント
長く付き合っていく病気だからこそ、信頼できる医師を見つけることが重要です。
- 説明の丁寧さ: 病状や検査結果、治療方針について、分かりやすい言葉で丁寧に説明してくれるか。
- 質問のしやすさ: 患者の不安や疑問に耳を傾け、気軽に質問できる雰囲気があるか。
- 専門性: 日本皮膚科学会や日本リウマチ学会などの専門医資格を持っているかどうかも、一つの目安になります。
医師に伝えるべきこと
診察の際には、ご自身の状態を正確に伝えることが、適切な診断と治療に繋がります。事前に情報を整理しておくとスムーズです。
脱毛の始まった時期や量、他の身体症状、現在服用している薬、アレルギーの有無などをメモしておくと良いでしょう。不安に思っていることや、治療に対する希望なども率直に話してみましょう。
よくある質問
ここでは、膠原病に伴う脱毛症について、患者さんからよく寄せられる質問とその回答をまとめました。
この記事では膠原病に伴う脱毛症の概要を解説しました。
ご自身の症状について、さらに詳しく知りたい方、具体的なセルフチェックの方法を試したい方は、以下の記事もぜひご覧ください。
脱毛以外の初期症状や、注意深く観察すべきポイントを分かりやすくまとめています。
Reference
PERALES, A., et al. Non-scarring alopecia of lupus erythematosus: A comprehensive review. In: Annales de Dermatologie et de Vénéréologie. Elsevier Masson, 2023. p. 260-269.
CHANPRAPAPH, Kumutnart, et al. Nonscarring alopecia in systemic lupus erythematosus: a cross-sectional study with trichoscopic, histopathologic, and immunopathologic analyses. Journal of the American Academy of Dermatology, 2019, 81.6: 1319-1329.
YE, Y., et al. Non-scarring patchy alopecia in patients with systemic lupus erythematosus differs from that of alopecia areata. Lupus, 2013, 22.14: 1439-1445.
ALHARBE, Ahmed, et al. An Uncommon Presentation of Tumid Lupus Erythematosus Manifesting As Annular, Non-scarring Alopecia on the Scalp. Cureus, 2025, 17.1.
BERNÁRDEZ, C.; MOLINA-RUIZ, A. M.; REQUENA, L. Histologic features of alopecias: part II: scarring alopecias. Actas Dermo-Sifiliográficas (English Edition), 2015, 106.4: 260-270.
JAMES, Maria Rupini. A Descriptive Study of the Cutaneous Manifestations in Patients with Systemic Lupus Erythematosus (SLE) and Correlation of the Severity of Cutaneous Lesions Using Cutaneous Lupus Area Severity Index (Clasi Scoring) with the Systemic Involvement. 2017. PhD Thesis. Rajiv Gandhi University of Health Sciences (India).
ALEX, Anupa. Histopathologic Study of Cutaneous Lupus Erythematosus. 2018. PhD Thesis. Rajiv Gandhi University of Health Sciences (India).
JOSEPH, Adrienne K.; ABBAS, Laila F.; CHONG, Benjamin F. Treatments for disease damage in cutaneous lupus erythematosus: A narrative review. Dermatologic Therapy, 2021, 34.5: e15034.
CHANPRAPAPH, Kumutnart, et al. Trichoscopic signs in dermatomyositis, systemic lupus erythematosus, and systemic sclerosis: a comparative study of 150 patients. Dermatology, 2022, 238.4: 677-687.
SHETTY, Akshitha R. Cutaneous Manifestations and Ana Profile in Various Connective Tissue Diseases. 2013. PhD Thesis. Rajiv Gandhi University of Health Sciences (India).
膠原病に伴う脱毛症の関連記事




