「最近、髪が抜けるだけでなく、頭皮にかゆみや痛みを感じる」「特定の箇所の地肌が目立ち、髪が生えてくる気配がない」そんなお悩みはありませんか。
それは、一般的な女性の薄毛(FAGA)とは異なる「瘢痕性脱毛症」かもしれません。
この疾患は、毛髪を生み出す組織「毛包」が破壊され、永久に髪が生えなくなる深刻な状態です。しかし、早期に正しい知識を得て適切な対応をすれば、進行を食い止め、見た目を改善することは十分に可能です。
この記事では、瘢痕性脱毛症の基礎知識から原因、見分け方、そして専門的な治療法まで、女性の薄毛治療に特化したクリニックの視点から詳しく解説します。
この記事の執筆者

AGAメディカルケアクリニック 統括院長
前田 祐助
【経歴】
慶應義塾大学医学部医学研究科卒業
慶應義塾大学病院 初期臨床研修課程終了
大手AGAクリニック(院長)を経て、2018年に薄毛・AGA治療の「AGAメディカルケアクリニック」新宿院を開設
2020年に横浜院、2023年に東京八重洲院を開設
資格・所属学会・症例数
【資格】
- 医師免許
- ⽇本医師会認定産業医
- 医学博士
【所属学会】
- 日本内科学会
- 日本美容皮膚科学会
- 日本臨床毛髪学会
【症例数】
3万人以上※
※2018年5月~2022年12月AGAメディカルケアクリニック全店舗の延べ患者数
瘢痕性脱毛症とは – 知っておきたい基礎知識
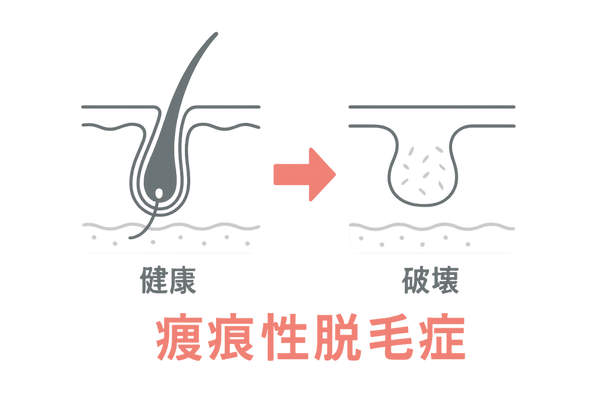
まずは、瘢痕性脱毛症がどのような脱毛症なのか、その本質を理解することから始めましょう。一般的な脱毛症との違いを知ることが、ご自身の状態を正しく把握するための第一歩となります。
この脱毛症は、単に髪が抜けるだけでなく、頭皮に根本的な変化が起きていることが特徴です。
一般的な脱毛症との決定的な違い
多くの女性が悩む薄毛や脱毛症、例えばびまん性脱毛症や女性男性型脱毛症(FAGA)は、毛包の機能が一時的に低下している状態です。
そのため、適切な治療によって毛包が再び活性化し、髪が再生する可能性があります。しかし、瘢痕性脱毛症は全く異なります。

毛包が永久に失われる脱毛症
瘢痕性脱毛症の最大の特徴は、毛髪を作り出す器官である毛包が、何らかの原因による炎症によって完全に破壊されてしまう点にあります。
破壊された毛包は、硬い瘢痕組織(はんこんそしき)という、いわば「傷跡」のような組織に置き換わります。一度瘢痕組織に変わってしまうと、その部分の毛穴は完全に塞がり、二度と髪が生えてくることはありません。
これが「永久脱毛」と呼ばれる所以です。この不可逆的な変化が、他の脱毛症との最も大きな違いです。
瘢痕性脱毛症とAGAの比較
| 特徴 | 瘢痕性脱毛症 | 女性男性型脱毛症(FAGA) |
|---|---|---|
| 毛包の状態 | 破壊され、消失する | 存在し、小型化(ミニチュア化)する |
| 回復の可能性 | 不可逆的(髪は再生しない) | 治療により回復の可能性あり |
| 主な頭皮症状 | 炎症、赤み、かゆみ、痛み、毛穴の消失 | 目立った自覚症状は少ない |
なぜ専門医への相談が重要なのか
瘢痕性脱毛症は自然に治ることがなく、放置すると脱毛範囲が徐々に広がってしまう進行性の疾患です。
そのため、自己判断で市販の育毛剤などを使用しても効果は期待できず、むしろ診断が遅れることで貴重な毛包をさらに失うリスクを高めてしまいます。
早期診断が髪を守る鍵
残っている健康な毛包を守るためには、一刻も早く専門の皮膚科で正確な診断を受け、進行を食い止める治療を開始することが何よりも重要です。
早期に介入することで、炎症を鎮め、脱毛の拡大を防ぐことが治療の第一目標となります。
あなたの症状をチェック – 瘢痕性脱毛症の見分け方
ご自身の頭皮に現れている症状が、瘢痕性脱毛症のサインではないかと不安に思われる方もいらっしゃるでしょう。
ここでは、セルフチェックの参考になる初期症状や、他の脱毛症との見分け方について解説します。ただし、これらはあくまで目安であり、最終的な判断は必ず専門医に委ねてください。
見過ごしやすい初期症状
瘢痕性脱毛症は、脱毛が目立つ前から頭皮に何らかのサインが現れることがよくあります。フケやかぶれと間違えやすい症状も多いため、注意深く観察することが大切です。
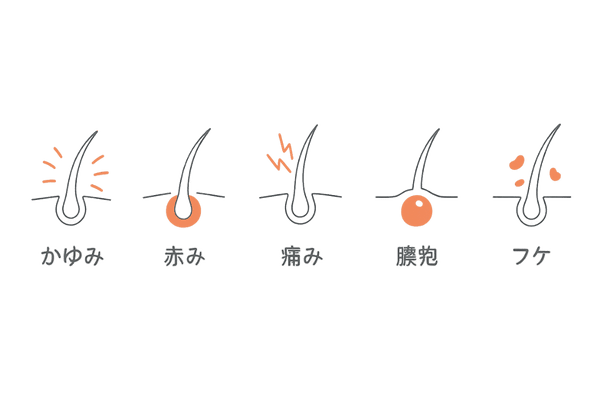
かゆみや赤みは頭皮のサイン
脱毛部分やその周辺の頭皮に、持続的なかゆみ、ヒリヒリとした痛み、赤み、あるいはニキビのようなできもの(膿疱)が見られる場合、それは毛包で炎症が起きているサインかもしれません。
これらの症状は、疾患の活動性を示している可能性があります。
初期症状の例
- 持続的なかゆみや痛み
- 頭皮の赤みや熱感
- 小さな吹き出物や膿疱
- フケのような落屑(らくせつ)
AGAとの見分け方
特にびまん性に薄毛が広がるタイプの瘢痕性脱毛症は、FAGA(女性男性型脱毛症)と見分けがつきにくいことがあります。しかし、頭皮をよく観察すると、特徴的な違いが見られます。
毛穴の有無を確認する
最も重要な見分け方のポイントは、「毛穴」の存在です。FAGAの場合、髪が細く産毛のようになっても毛穴自体は残っています。
一方、瘢痕性脱毛症が進行した部分では、毛包が破壊されているため、頭皮がツルツルとした質感になり、毛穴そのものが見えなくなります。光沢を帯びて見えることも特徴の一つです。
瘢痕性脱毛症とFAGAの頭皮所見の違い
| 観察ポイント | 瘢痕性脱毛症 | FAGA |
|---|---|---|
| 毛穴 | 消失し、見えなくなる | 存在する(髪は細い) |
| 頭皮の質感 | 硬く、ツルツルして光沢があることも | 比較的柔らかい |
| 自覚症状 | かゆみ、痛み、赤みなどを伴うことが多い | 伴わないことが多い |
症状の進行パターン – 早期発見のポイント
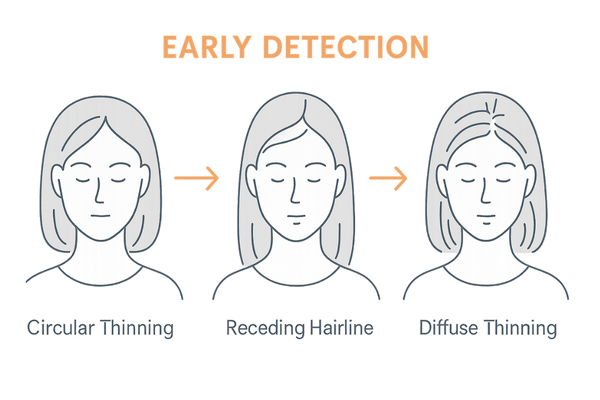
瘢痕性脱毛症の進行の仕方は、原因となる疾患や個人の体質によって様々です。
どのように症状が進行していくかを知ることは、異常に早く気づき、適切なタイミングで医療機関を受診するために役立ちます。
脱毛範囲の広がり方
脱毛は、ある日突然起こるというよりは、時間をかけて変化していくことが一般的です。そのパターンは一つではありません。
徐々に広がる場合と急激に進行する場合
円形脱毛症のようにコイン大の脱毛斑が一つまたは複数でき、それが徐々に大きくなっていくケースがあります。
また、髪の生え際が後退していくように見えるケースや、頭頂部を中心に広範囲にわたってまだらに薄くなっていくケースなど、症状の現れ方は多岐にわたります。
中には、数ヶ月単位で急激に悪化するタイプもあり、注意が必要です。
進行を放置するリスク
「そのうち治るだろう」と軽く考え、放置してしまうことが最も避けるべきことです。瘢痕性脱毛症は進行性であり、時間が経てば経つほど、回復が困難になります。
治療の選択肢が狭まる可能性
進行が進み、瘢痕化した範囲が広がってしまうと、内科的な治療で進行を止めることはできても、失われた髪を取り戻すための外科的治療(自毛植毛など)の難易度が上がったり、適応外になったりする可能性があります。
残存する毛包が多いほど、治療の選択肢は広がり、より良い結果を期待できます。
進行度合いと治療の関連性
| 進行度 | 状態 | 主な治療目標 |
|---|---|---|
| 初期 | 炎症が活発で、脱毛範囲が限定的 | 炎症を抑制し、進行を阻止する |
| 中期 | 炎症と瘢痕化が混在し、脱毛範囲が拡大 | 進行阻止と、見た目の改善を検討 |
| 後期 | 炎症は沈静化し、広範囲が瘢痕化 | 外科的治療による見た目の回復 |
瘢痕性脱毛症の原因 – なぜ起こるのか
瘢痕性脱毛症がなぜ起こるのか、その原因は一つではありません。大きく分けて、体の内部に問題がある場合と、外部からのダメージによる場合があります。
この原因の違いを理解することは、適切な治療方針を立てる上で非常に重要です。専門的には「原発性」と「続発性」に分類されます。
主な二つの原因タイプ

ご自身の脱毛がどちらのタイプに当てはまる可能性があるのかを知ることで、今後の見通しを立てやすくなります。
原発性瘢痕性脱毛症
原発性瘢痕性脱毛症は、毛包そのものが病気の主なターゲットになるタイプです。
多くは自己免疫疾患が関連しており、免疫システムが誤って自身の健康な毛包を攻撃してしまうことで、慢性的な炎症が引き起こされます。
代表的な疾患には、毛孔性扁平苔癬(もうこうせいへんぺいたいせん)や慢性皮膚エリテマトーデスなどがあります。これらの場合、脱毛症は全身の病気の一症状として現れている可能性も考えられます。
続発性瘢痕性脱毛症
一方、続発性瘢痕性脱毛症は、毛包自体には元々問題がなく、外部からの何らかの出来事によって二次的に毛包が破壊されてしまうタイプです。
例えば、重度のやけどや怪我、頭部の手術による傷跡、あるいは重い細菌感染症などが原因となります。
このタイプでは、原因となった出来事が過去のものであれば、炎症はすでに治まっており、脱毛状態は進行しません。
原発性と続発性の原因比較
| 分類 | 主な原因 | 特徴 |
|---|---|---|
| 原発性 | 自己免疫疾患(扁平苔癬、エリテマトーデス等) | 炎症が活動的で、進行することが多い |
| 続発性 | 外傷、熱傷、手術、重度の感染症 | 原因は過去のもので、状態は安定していることが多い |
専門医による検査と診断 – 正確な判断のために
瘢痕性脱毛症の疑いがある場合、自己判断は禁物です。必ず毛髪疾患に詳しい皮膚科を受診し、専門家による正確な診断を受ける必要があります。
ここでは、クリニックで行われる一般的な検査と診断の流れについて解説します。
皮膚科での診察内容
診断は、まず患者様のお話を詳しく伺うことから始まります。ささいなことでも、診断の手がかりになることがあります。
問診と視診の重要性
いつから症状が始まったか、かゆみや痛みはあるか、過去に頭部の怪我や病気がなかったかなどを詳しくお伺いします。
その後、医師が拡大鏡(ダーモスコープ)などを用いて頭皮や毛髪の状態を詳細に観察します。毛穴の有無、炎症の程度、脱毛のパターンなどから、ある程度の見当をつけます。
確定診断のための皮膚生検
視診だけでは診断が難しい場合や、原因となっている疾患を特定するために、より詳しい検査を行います。
組織を調べる精密検査
最も確実な診断法が皮膚生検です。これは、局所麻酔をした上で、脱毛部分の皮膚を数ミリ程度ごく小さく採取し、顕微鏡で組織の状態を調べる検査です。
毛包の周りにどのような炎症細胞が集まっているか、どの程度線維化(瘢痕化)が進んでいるかを直接観察することで、瘢痕性脱毛症の確定診断と、その詳細なタイプの特定ができます。
少し怖いと感じるかもしれませんが、正確な治療方針を決めるためにはとても大切な検査です。
主な検査方法とその目的
| 検査方法 | 目的 | 内容 |
|---|---|---|
| 問診 | 背景情報の収集 | 症状の経過、既往歴、家族歴などを聴取 |
| 視診・触診 | 頭皮状態の評価 | 脱毛範囲、炎症、毛穴の状態などを観察 |
| 皮膚生検 | 確定診断 | 皮膚組織を採取し、病理学的に検査 |
治療選択肢とその効果 – 症状に応じたアプローチ
診断が確定したら、次はいよいよ治療です。瘢痕性脱毛症の治療は、まず進行を食い止めること、そして次に見ためを改善すること、という二段階で考えるのが一般的です。

原因や進行度によって、選択される治療法は異なります。
炎症を抑える内科的治療
特に活動期にある原発性瘢痕性脱毛症の場合、これ以上脱毛範囲を広げないために、まず炎症をコントロールすることが最優先の治療となります。
ステロイド治療の役割
炎症を抑えるための最も一般的な治療法は、ステロイドです。炎症が起きている部分に直接注射する方法(局所注射)や、塗り薬(外用薬)が主に用いられます。
これらは、異常な免疫反応を強力に抑え、毛包への攻撃を食い止める働きをします。症状が重い場合には、飲み薬を用いることもあります。
失われた髪を取り戻す外科的治療
内科的治療によって炎症が十分に治まり、症状が安定(非活動期に移行)したら、失われた髪の見た目を回復させるための外科的治療を検討できます。
続発性で炎症が起きていない場合も、こちらの治療が選択肢となります。
自毛植毛という選択
最も代表的な外科的治療が自毛植毛です。これは、ご自身の後頭部など、まだ健康な髪が残っている部分(ドナー)から毛包ごと組織を採取し、脱毛してしまった瘢痕部分に移植する手術です。
瘢痕組織は血流が悪いため、健康な頭皮への植毛に比べて定着率が低くなる傾向があり、高度な技術と経験を要します。そのため、瘢痕部への植毛実績が豊富なクリニックを選ぶことが極めて重要です。
内科的治療と外科的治療の比較
| 治療法 | 主な目的 | 対象となる状態 |
|---|---|---|
| 内科的治療(ステロイド等) | 炎症を抑え、進行を止める | 活動期の原発性瘢痕性脱毛症 |
| 外科的治療(自毛植毛等) | 失われた部分の見た目を回復する | 非活動期の瘢痕(原発性・続発性) |
瘢痕性脱毛症は治るのか
「この脱毛症は治るのでしょうか?」というご質問をよくいただきます。この問いにお答えするには、「治る」という言葉の定義を考える必要があります。
進行を止め、見た目を改善する
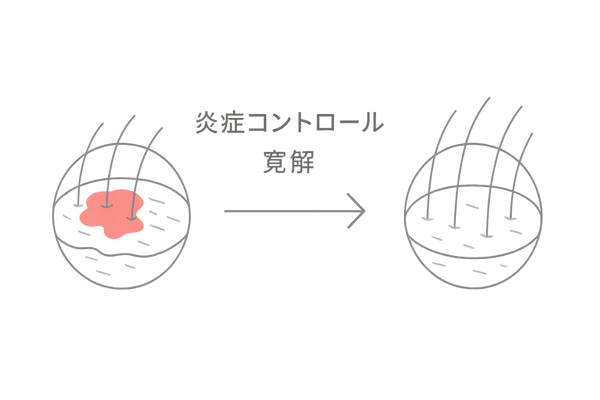
一度破壊されてしまった毛包を元通りに再生させるという意味では、残念ながら現在の医療で「完治」させることはできません。脱毛は永久的です。
しかし、適切な治療によって炎症を抑え、これ以上症状が進行しない「寛解(かんかい)」という状態に導くことは十分に可能です。
そして、自毛植毛などの外科的治療を組み合わせることで、見た目を大幅に改善し、お悩みを解消することはできます。
これが、瘢痕性脱毛症における「治る」という言葉の現実的なゴールと言えるでしょう。
瘢痕性脱毛症の予防法 – 悪化を防ぐための対策

瘢痕性脱毛症を完全に予防することは難しいですが、原因を知ることで、リスクを減らしたり、発症後の悪化を防いだりするためにできることがあります。
ここでは、原因タイプ別に悪化を防ぐための対策について考えていきます。
続発性の原因を避ける
続発性瘢痕性脱毛症は、外部からの物理的なダメージが原因です。したがって、日常生活で頭皮を守る意識を持つことが予防につながります。
頭皮へのダメージを防ぐ
きつすぎるポニーテールや編み込みなど、髪を強く引っ張る髪型は、毛包に負担をかけ「牽引性脱毛症」を引き起こすだけでなく、長期化すると瘢痕化につながるリスクも指摘されています。
また、ヘアアイロンやドライヤーの熱を頭皮に直接当てすぎない、パーマやカラーリングの薬剤が頭皮に長時間付着しないように注意するなど、日々のヘアケアで頭皮への刺激を最小限に抑えることが大切です。
原発性の悪化因子への注意
自己免疫が関わる原発性瘢痕性脱毛症の発症自体を予防することは困難です。しかし、発症後の悪化を防ぐことは可能です。
早期治療の重要性
最も重要な悪化防止策は、疑わしい症状に気づいたらすぐに専門医に相談し、早期に治療を開始することです。炎症が軽度なうちに対処するほど、ダメージを最小限に食い止めることができます。
また、過度なストレスや睡眠不足は免疫バランスを乱し、症状を悪化させる可能性があるため、規則正しい生活を心がけることも重要です。
日常でできる悪化防止策
| 対策 | 続発性への効果 | 原発性への効果 |
|---|---|---|
| 頭皮への物理的刺激を避ける | ◎(直接的な予防) | △(悪化因子を減らす) |
| 紫外線対策(帽子や日傘) | ○(日焼けによるダメージ軽減) | ○(炎症の悪化を防ぐ) |
| 早期の専門医受診 | (原因発生後) | ◎(進行・悪化防止) |
日常生活での注意点 – 髪と頭皮を守る習慣
治療と並行して、日々の生活習慣を見直すことも、頭皮環境を健やかに保ち、症状の悪化を防ぐために役立ちます。毎日の少しの心がけが、髪と頭皮の未来を守ります。
頭皮に優しいヘアケア
炎症を起こしている、あるいは起こしやすい頭皮は非常にデリケートです。洗浄力の強すぎるシャンプーや、爪を立ててゴシゴシ洗うことは避けましょう。
シャンプーの選び方と洗い方
アミノ酸系など、洗浄成分がマイルドなシャンプーを選び、指の腹で優しくマッサージするように洗いましょう。
すすぎ残しは毛穴詰まりや刺激の原因になるため、時間をかけて丁寧に洗い流すことが大切です。洗髪後は、ドライヤーで頭皮からしっかりと乾かし、雑菌の繁殖を防ぎます。
頭皮ケアのポイント
- 低刺激性のシャンプーを選ぶ
- ぬるま湯で予洗いする
- 指の腹で優しく洗う
- 十分にすすぐ
- 洗髪後は速やかに乾かす
バランスの取れた食生活とストレス管理
髪も体の一部です。健康な髪と頭皮環境は、全身の健康状態と密接に関わっています。
全身の健康が頭皮環境を整える
髪の主成分であるタンパク質をはじめ、ビタミンやミネラルをバランス良く摂取することは、健やかな毛包の維持に役立ちます。
特に、血行を促進するビタミンEや、皮膚の健康を保つビタミンB群などを意識的に摂ると良いでしょう。また、過度なストレスは免疫系やホルモンバランスに影響を与え、炎症を悪化させる可能性があります。
ご自身に合ったリラックス法を見つけ、心穏やかに過ごす時間を大切にしてください。
よくある質問
最後に、患者様から特によくいただくご質問とその回答をまとめました。不安や疑問の解消にお役立てください。
ご自身の症状について、「もしかして…」とさらに不安を感じた方や、具体的なセルフチェックの方法をもっと詳しく知りたい方のために、別の記事をご用意しました。
ご自宅でできる頭皮チェックのポイントを分かりやすく解説しています。
Reference
FILBRANDT, Rebecca, et al. Primary cicatricial alopecia: diagnosis and treatment. Cmaj, 2013, 185.18: 1579-1585.
OTBERG, Nina, et al. Diagnosis and management of primary cicatricial alopecia: part I. SKINmed: Dermatology for the Clinician, 2008, 7.1: 19-26.
OHYAMA, Manabu. Primary cicatricial alopecia: recent advances in understanding and management. The Journal of dermatology, 2012, 39.1: 18-26.
RONGIOLETTI, Franco; CHRISTANA, Konstantina. Cicatricial (scarring) alopecias: an overview of pathogenesis, classification, diagnosis, and treatment. American journal of clinical dermatology, 2012, 13: 247-260.
TAN, Eileen, et al. Primary cicatricial alopecias: clinicopathology of 112 cases. Journal of the American Academy of Dermatology, 2004, 50.1: 25-32.
WHITING, David A. Cicatricial alopecia: clinico-pathological findings and treatment. Clinics in dermatology, 2001, 19.2: 211-225.
KANTI, Varvara, et al. Cicatricial alopecia. JDDG: Journal der Deutschen Dermatologischen Gesellschaft, 2018, 16.4: 435-461.
QI, Shiling, et al. Clinical features of primary cicatricial alopecia in Chinese patients. Indian Journal of Dermatology, Venereology and Leprology, 2014, 80: 306.
HARRIES, M. J., et al. Management of primary cicatricial alopecias: options for treatment. British Journal of Dermatology, 2008, 159.1: 1-22.
UCHIYAMA, Masaki. Primary cicatricial alopecia: recent advances in evaluation and diagnosis based on trichoscopic and histopathological observation, including overlapping and specific features. The Journal of Dermatology, 2022, 49.1: 37-54.
瘢痕(はんこん)性脱毛症の関連記事




