「最近、髪の分け目が広がってきた気がする」「頭皮にかゆみや痛みがあり、抜け毛も増えた」そんなお悩みはありませんか。
それはもしかしたら、毛髪が再生しなくなる「瘢痕性脱毛症」のサインかもしれません。
この脱毛症は、毛包という髪を作る組織が壊れてしまうため、早期に原因を特定し、進行を食い止めることが何よりも大切です。
この記事では、瘢痕性脱毛症の様々な原因と、正確な診断に至るために皮膚科で行う検査内容について詳しく解説します。
この記事の執筆者

AGAメディカルケアクリニック 統括院長
前田 祐助
【経歴】
慶應義塾大学医学部医学研究科卒業
慶應義塾大学病院 初期臨床研修課程終了
大手AGAクリニック(院長)を経て、2018年に薄毛・AGA治療の「AGAメディカルケアクリニック」新宿院を開設
2020年に横浜院、2023年に東京八重洲院を開設
資格・所属学会・症例数
【資格】
- 医師免許
- ⽇本医師会認定産業医
- 医学博士
【所属学会】
- 日本内科学会
- 日本美容皮膚科学会
- 日本臨床毛髪学会
【症例数】
3万人以上※
※2018年5月~2022年12月AGAメディカルケアクリニック全店舗の延べ患者数
瘢痕性脱毛症を引き起こす主な原因
瘢痕性脱毛症は、脱毛に至るまでの経緯によって大きく二つに分類します。
毛包そのものがはじめから攻撃の対象となる「原発性」と、他の要因による頭皮のダメージに巻き込まれて毛包が破壊される「続発性」です。
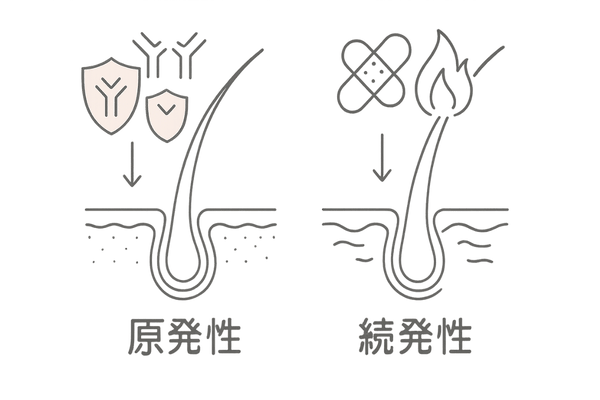
どちらのタイプかを見極めることが、適切な対応を考える上での第一歩です。
原発性と続発性の違い
この二つの分類は、脱毛がなぜ起こったのかという根本的な問いに答えるものです。原発性では、体の内部で起こる炎症反応が直接毛包を標的にします。
一方、続発性は、外部からの物理的な力や感染が原因となり、その結果として毛包が失われます。ご自身の症状がどちらに近いかを知ることは、不安を和らげるためにも重要です。
二つのタイプの比較
| 分類 | 主な原因 | 特徴 |
|---|---|---|
| 原発性瘢痕性脱毛症 | 自己免疫疾患など | 毛包を標的とした炎症が起きる |
| 続発性瘢痕性脱毛症 | 外傷、やけど、重い感染症など | 他の要因で頭皮が傷つき、毛包が巻き添えで破壊される |
原因に応じたアプローチの重要性
原因が異なれば、当然ながら対処法も変わります。例えば、炎症を抑えることが中心となる原発性の場合、ステロイド剤を用いた治療を検討することがあります。
一方で、やけどや外傷が原因の続発性で、すでに症状が落ち着いている場合は、自毛植毛といった外科的な手法で見た目の回復を目指すことも選択肢に入ります。
原因を正しく知ることは、未来の治療方針を決めるための羅針盤となります。
自己免疫疾患による毛包破壊
原発性瘢痕性脱毛症の多くは、本来体を守るはずの免疫システムが、誤って自分自身の毛包を攻撃してしまう「自己免疫疾患」が背景にあります。
この免疫の異常反応が、毛包周囲に慢性的な炎症を引き起こし、組織を徐々に破壊していくのです。

毛包を標的とする自己免疫反応
私たちの体には、外部から侵入したウイルスや細菌を攻撃する免疫機能が備わっています。
しかし、何らかの理由でこの機能に狂いが生じると、自分の体を構成する正常な細胞や組織を「敵」と見なして攻撃を始めてしまいます。
瘢痕性脱毛症では、その攻撃の矛先が毛髪を作り出す大切な器官である毛包、特に髪の再生に重要な役割を持つ細胞が集まる部分に向けられます。
主な自己免疫関連の瘢痕性脱毛症
| 疾患名 | 主な症状 | 特徴 |
|---|---|---|
| 毛孔性扁平苔癬 | 毛穴周りの赤み、かゆみ、軽い痛み | リンパ球が毛包を攻撃する代表的な疾患 |
| 円板状エリテマトーデス | 円盤状の赤い発疹、フケのような鱗屑 | 日光に当たる部位に発症しやすい |
| 禿髪性毛包炎 | 毛穴の化膿、膿疱 | 好中球という白血球の一種が関与する炎症 |
毛孔性扁平苔癬の症状と進行
中でも比較的よく見られるのが毛孔性扁平苔癬です。初期症状として、個々の毛穴の周りに紫がかった赤みや小さな盛り上がりが現れ、かゆみやヒリヒリとした痛みを伴うことがあります。
この炎症が長く続くと、毛包は徐々に破壊され、最終的には脱毛斑となり、その部分の頭皮はツルツルとした瘢痕に変わっていきます。活動期に炎症を抑える治療が、進行を食い止める鍵です。
感染症が関与する瘢痕性脱毛症のパターン
頭皮で起きた重度の感染症が、続発性瘢痕性脱毛症の原因となることがあります。
細菌や真菌(カビ)による感染が皮膚の深層にまで及ぶと、毛包は炎症の渦に巻き込まれ、回復不能なダメージを受けてしまうのです。
この場合、まずは感染症そのものをしっかりと治すことが最優先の治療です。
細菌や真菌による毛包の破壊

例えば、ブドウ球菌などの細菌が毛穴の奥深くで増殖し、重い毛包炎や「せつ(おでき)」を形成することがあります。
また、水虫の原因ともなる白癬菌などが頭皮に感染して「ケルスス禿瘡」という状態になると、強い炎症と膿が生じ、治った後には瘢痕性の脱毛が残ることがあります。
脱毛を引き起こす可能性のある頭皮感染症
| 感染症の種類 | 原因 | 主な症状 |
|---|---|---|
| 細菌性毛包炎(深在性) | 黄色ブドウ球菌など | 痛みや熱感のある膿疱、腫れ |
| ケルスス禿瘡 | 白癬菌(真菌)など | 膿を伴う腫れ、脱毛、痛み |
感染後の頭皮ケアと治療
感染症が原因の場合、皮膚科では原因菌を特定し、それに合った抗菌薬や抗真菌薬の飲み薬・塗り薬で治療します。
感染が治まった後、脱毛斑が残ってしまった場合でも、瘢痕の状態が安定していれば、将来的に自毛植毛などで見た目を改善できる可能性はあります。
早期に皮膚科を受診し、感染を長引かせないことが重要です。
外傷や熱傷後の毛包への影響
頭部への深い切り傷などの外傷や、高温の液体・火などによるやけども、続発性瘢痕性脱毛症の直接的な原因になります。
これらの物理的なダメージが皮膚の深層、すなわち毛包が存在するレベルにまで達すると、毛包は組織と共に破壊され、永久に毛が生えてこない傷跡(瘢痕)となってしまいます。
やけどや外傷による不可逆的なダメージ
皮膚は、ダメージの深さによってその後の回復の仕方が大きく異なります。
浅い傷であればきれいに治りますが、真皮層の深くまで達するような外傷や、毛包を破壊するほどの深いやけどを負うと、正常な皮膚組織は再生されず、代わりに硬い線維組織である瘢痕組織に置き換わります。
この瘢痕組織には毛包が存在しないため、永久的な脱毛状態となるのです。
- 事故による頭部の裂傷
- 手術によってできた頭皮の傷跡
- ヘアアイロンなどによる深いやけど
- 化学薬品による皮膚の損傷
瘢痕化した頭皮へのアプローチ
外傷ややけどが原因で瘢痕性脱毛症になった場合、原因そのものはすでに過去のものであり、炎症が続いているわけではありません。
そのため、治療の目標は「進行を止める」ことではなく、「失われた見た目をいかに回復するか」になります。
傷跡が完全に成熟し、安定した状態になった後で、自毛植毛手術を行い、瘢痕部分に新たに毛髪を移植することが有効な選択肢の一つです。
皮膚科での視診・触診による初期評価
「もしかして瘢痕性脱毛症かもしれない」と不安に思ったら、まずは専門家である皮膚科医に相談することが大切です。
診断の第一歩は、医師が目で見て、手で触れて頭皮の状態を詳しく観察することから始まります。この初期評価で、脱毛のパターンや炎症の有無などを把握し、必要な検査の見当をつけます。
医師による頭皮の状態観察
診察室では、医師があなたの頭皮全体を丁寧に観察します。
脱毛が起きている範囲、毛穴(毛孔)がはっきりと見えるか、それとも消失してツルツルになっているか、赤みやフケ、かさぶた、膿などがないかを確認します。
また、指で触れて頭皮の硬さや弾力性、痛みを感じるかどうかも評価します。これらの情報は、診断の手がかりとなる重要なサインです。
視診・触診での主な確認項目
| 観察項目 | 何を確認するか | 瘢痕性脱毛症でみられやすい所見 |
|---|---|---|
| 毛穴の有無 | 毛髪が生えるための毛穴が残っているか | 毛穴の消失、皮膚が滑らかになる |
| 頭皮の色 | 炎症による赤みがないか | 赤み、紫がかった色調の変化 |
| 付着物 | フケ、かさぶた、膿など | 毛穴を取り囲む鱗屑(フケ)、膿疱 |
毛髪・頭皮の病理組織検査 – 確定診断への道筋
視診や後述するダーモスコピー検査で瘢痕性脱毛症が強く疑われた場合、確定診断のために「頭皮生検(皮膚生検)」という検査を行います。
これは、局所麻酔をして頭皮の組織をごく小さく採取し、顕微鏡で詳しく調べる病理組織検査です。診断を確定し、最も適切な治療方針を立てるために、非常に重要な情報をもたらします。
頭皮生検の目的と流れ
頭皮生検の最大の目的は、毛包の周りで実際に何が起きているのかを細胞レベルで確認することです。局所麻酔の注射をするため痛みはほとんどなく、直径数ミリ程度の小さな組織を採取します。

傷は1〜2針縫合するか、自然にふさがるのを待ちます。採取した組織は専門の病理医が顕微鏡で観察し、炎症細胞の種類や毛包の破壊の程度を評価します。
頭皮生検から得られる情報
| 評価項目 | わかること |
|---|---|
| 毛包の状態 | 毛包が破壊されているか、どの程度残っているか |
| 炎症細胞の種類 | リンパ球、好中球など、どんな細胞が毛包を攻撃しているか |
| 瘢痕化の程度 | 線維化(組織が硬くなること)が進んでいるか |
検査結果が示すこと
例えば、毛包の周りにリンパ球が密集していれば「毛孔性扁平苔癬」、好中球が多ければ「禿髪性毛包炎」といったように、具体的な疾患名を特定する有力な手がかりになります。
これにより、数ある瘢痕性脱毛症の中からご自身のタイプを正確に診断し、ステロイド治療が有効か、あるいは他の治療法が適しているかなど、的確な判断が可能になります。
血液検査で調べる自己免疫マーカー
瘢痕性脱毛症の原因として全身性の自己免疫疾患が疑われる場合、診断の補助として血液検査を行うことがあります。
この検査は、脱毛症そのものを診断するものではなく、背景に隠れている可能性のある体の病気を見つけるために行います。
特に、円板状エリテマトーデスなど特定の疾患が考えられる場合に重要です。
全身性疾患との関連を探る
血液検査では、免疫の異常によって作られる「自己抗体」という特殊なタンパク質の有無や、体内の炎症反応の強さなどを調べます。
これにより、皮膚の症状だけでなく、全身に関わる自己免疫疾患が隠れていないかを確認します。
もし全身性の病気が見つかった場合は、皮膚科だけでなく、関連する専門科と連携して治療を進める必要があります。
- 抗核抗体
- 抗DNA抗体
- 血沈(赤血球沈降速度)
- CRP(C反応性タンパク)
自己免疫疾患の診断補助となる血液検査項目
| 検査項目 | 何を示唆するか |
|---|---|
| 抗核抗体 | 全身性エリテマトーデスなど、自己免疫疾患の存在 |
| 炎症反応(CRP, 血沈) | 体内で炎症が起きているかどうか |
瘢痕性脱毛症の画像診断 – ダーモスコピー検査
ダーモスコピー(トリコスコピーとも呼ばれます)は、ダーモスコープという特殊な拡大鏡を使って頭皮を観察する、痛みを伴わない画像診断法です。
肉眼では見えない毛穴の状態や血管のパターン、色素沈着などを詳細に観察できるため、視診の精度を格段に高め、診断の大きな助けとなります。
非侵襲的な頭皮の詳細観察
ダーモスコープを用いると、頭皮を10倍以上に拡大して見ることができます。

これにより、瘢痕性脱毛症に特徴的な所見、例えば毛穴の消失、毛穴を取り囲むように存在するフケ(毛孔周囲鱗屑)、炎症による血管の拡張や形態の変化などを明確に捉えることができます。
頭皮生検を行うべきかどうかの判断や、採取するのに最も適した場所を選ぶ際にも役立ちます。
ダーモスコピーで観察される特徴的な所見
| 所見 | 疾患の例 | 診断上の意義 |
|---|---|---|
| 毛孔の消失 | 全ての瘢痕性脱毛症 | 毛包が破壊されていることを強く示唆する |
| 毛孔周囲鱗屑 | 毛孔性扁平苔癬 | 疾患の活動性を示すサイン |
| 白や青灰色の点 | 円板状エリテマトーデス | 疾患に特徴的な色素の変化 |
検査結果の読み方と診断確定まで
最終的な診断は、これまで説明してきた様々な検査結果を、医師が総合的に判断して下します。問診から始まり、視診、ダーモスコピー、そして必要に応じて行われる頭皮生検や血液検査。
これら一つひとつの情報をつなぎ合わせることで、パズルのピースが埋まるように、あなたの脱毛の全体像が明らかになります。

総合的な情報から診断を導く
医師は、単一の検査結果だけで判断することはありません。
例えば、「頭皮にかゆみと赤みがあり、ダーモスコピーで毛孔周囲の鱗屑が見られ、頭皮生検で毛包周囲のリンパ球浸潤が確認された」といった一連の結果から、「活動期の毛孔性扁平苔癬」という具体的な診断に至ります。
この診断が確定して初めて、ステロイドの局所注射など、的を射た治療計画を立てることができるのです。
診断確定に至る情報の統合
| 検査段階 | 得られる情報 | 統合的な判断 |
|---|---|---|
| 問診・視診 | 自覚症状、脱毛の様子 | 各情報を組み合わせ、矛盾がないかを確認し、最も可能性の高い疾患名を特定。治療方針を決定する。 |
| ダーモスコピー | 毛穴や血管の詳細な状態 | |
| 頭皮生検・血液検査 | 組織レベルの炎症、全身疾患の有無 |
診断後の展望
正確な診断がつくことは、不安な日々からの解放への第一歩です。原因がはっきりすれば、今後の見通しや治療のゴールも明確になります。
原発性であれば、まずは炎症を抑えてこれ以上脱毛が広がらないようにすることが目標です。続発性であれば、原因に応じたケアや、見た目を改善するための自毛植毛などの選択肢を具体的に検討できます。
「治る」という言葉の意味は病状によって異なりますが、いずれにせよ、進行を食い止め、QOL(生活の質)を向上させるための道筋が見えてきます。
よくある質問
この記事では瘢痕性脱毛症の「原因」と「検査」に焦点を当てて解説しました。
具体的な治療法や、日常生活で進行を防ぐためのセルフケアについて詳しく知りたい方は、以下の記事も併せてご覧ください。
Reference
UCHIYAMA, Masaki. Primary cicatricial alopecia: recent advances in evaluation and diagnosis based on trichoscopic and histopathological observation, including overlapping and specific features. The Journal of Dermatology, 2022, 49.1: 37-54.
FILBRANDT, Rebecca, et al. Primary cicatricial alopecia: diagnosis and treatment. Cmaj, 2013, 185.18: 1579-1585.
RONGIOLETTI, Franco; CHRISTANA, Konstantina. Cicatricial (scarring) alopecias: an overview of pathogenesis, classification, diagnosis, and treatment. American journal of clinical dermatology, 2012, 13: 247-260.
STARACE, Michela, et al. Female androgenetic alopecia: an update on diagnosis and management. American journal of clinical dermatology, 2020, 21: 69-84.
OTBERG, Nina, et al. Diagnosis and management of primary cicatricial alopecia: part I. SKINmed: Dermatology for the Clinician, 2008, 7.1: 19-26.
ALESSANDRINI, A., et al. Common causes of hair loss–clinical manifestations, trichoscopy and therapy. Journal of the European Academy of Dermatology and Venereology, 2021, 35.3: 629-640.
TAN, Eileen, et al. Primary cicatricial alopecias: clinicopathology of 112 cases. Journal of the American Academy of Dermatology, 2004, 50.1: 25-32.
WHITING, David A. Cicatricial alopecia: clinico-pathological findings and treatment. Clinics in dermatology, 2001, 19.2: 211-225.
KANTI, Varvara, et al. Cicatricial alopecia. JDDG: Journal der Deutschen Dermatologischen Gesellschaft, 2018, 16.4: 435-461.
ROSS, Elizabeth K.; TAN, Eileen; SHAPIRO, Jerry. Update on primary cicatricial alopecias. Journal of the American Academy of Dermatology, 2005, 53.1: 1-37.
瘢痕(はんこん)性脱毛症の関連記事




