背中や胸元、顔にできる赤いブツブツ。「ニキビだと思ってケアしているのに、一向に良くならない」と感じていませんか。
その症状、実はニキビではなく「マラセチア毛包炎」かもしれません。この皮膚トラブルは皮膚の常在菌であるマラセチア菌が原因で起こり、ニキビとは治療法が異なります。
この記事ではマラセチア毛包炎の原因から正しい治療法、そして回復と再発予防までの道のりを詳しく解説します。適切な知識を身につけ、長引く肌トラブルに終止符を打ちましょう。
この記事の執筆者

AGAメディカルケアクリニック 統括院長
前田 祐助
【経歴】
慶應義塾大学医学部医学研究科卒業
慶應義塾大学病院 初期臨床研修課程終了
大手AGAクリニック(院長)を経て、2018年に薄毛・AGA治療の「AGAメディカルケアクリニック」新宿院を開設
2020年に横浜院、2023年に東京八重洲院を開設
資格・所属学会・症例数
【資格】
- 医師免許
- ⽇本医師会認定産業医
- 医学博士
【所属学会】
- 日本内科学会
- 日本美容皮膚科学会
- 日本臨床毛髪学会
【症例数】
3万人以上※
※2018年5月~2022年12月AGAメディカルケアクリニック全店舗の延べ患者数
マラセチア毛包炎とは – ニキビとの違い
マラセチア毛包炎は見た目がニキビと似ているため、間違ったケアをしてしまいがちな皮膚疾患です。
まずはその正体と、ニキビとの明確な違いを理解しましょう。
毛穴の奥で起こる真菌による炎症
マラセチア毛包炎は皮膚の常在菌であるマラセチアという真菌(カビ)が、毛穴の奥にある「毛包」という部分で異常増殖し、炎症を引き起こす病気です。
一方ニキビ(尋常性ざ瘡)は、主にアクネ菌という細菌が増殖して起こります。原因となる菌が異なるため、当然有効な治療薬も異なります。
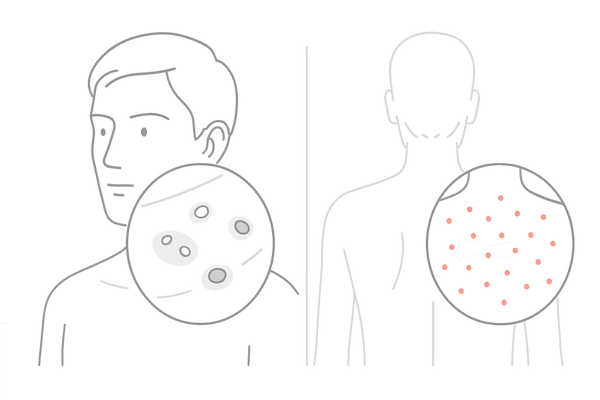
見た目の特徴と発生しやすい部位
マラセチア毛包炎は赤みを帯びた1〜2mm程度の小さなブツブツ(丘疹)が、比較的均一な大きさで多発するのが特徴です。
ニキビのように芯(面皰)がなく、膿を持つことはあってもニキビほど大きくはなりません。
皮脂や汗の分泌が多い背中、胸元、デコルテ、肩、上腕、そして顔の生え際などに好発します。
ニキビとマラセチア毛包炎の主な違い
| 項目 | マラセチア毛包炎 | ニキビ(尋常性ざ瘡) |
|---|---|---|
| 原因菌 | マラセチア菌(真菌) | アクネ菌(細菌) |
| 見た目 | 均一な大きさの赤いブツブツ、芯がない | 大きさは様々、芯(面皰)がある |
| 好発部位 | 背中、胸、デコルテ、肩など | 顔、Tゾーン、あごなど |
ニキビ治療薬が効かない理由
ニキビ治療で一般的に用いられるのは、アクネ菌に対する「抗菌薬(抗生物質)」です。しかしマラセチア菌は真菌であるため、細菌に効く抗菌薬は全く効果がありません。
むしろ抗菌薬の使用によって皮膚の菌バランスが崩れ、かえってマラセチア菌が増殖し、症状を悪化させてしまうことさえあります。
なぜマラセチア毛包炎は発症するのか
誰の皮膚にもいるマラセチア菌が、なぜ特定の人や状況下で毛包炎を引き起こすのでしょうか。その背景には菌が増殖しやすい環境が作られてしまう要因があります。
皮脂と湿度が菌を増やす
マラセチア菌は皮脂と高温多湿の環境を非常に好みます。
汗をかきやすい夏場やスポーツなどで汗をかいたまま放置すること、通気性の悪い衣類の着用などは、菌にとって絶好の増殖条件を作り出してしまいます。
マラセチア菌が増殖しやすい環境要因
| 要因 | 具体的な状況 |
|---|---|
| 高温多湿 | 夏場、梅雨の時期、湿度の高い場所 |
| 汗 | スポーツ、肉体労働、発汗を伴う活動 |
| 皮脂 | 脂性肌、ホルモンバランスの乱れによる皮脂増加 |
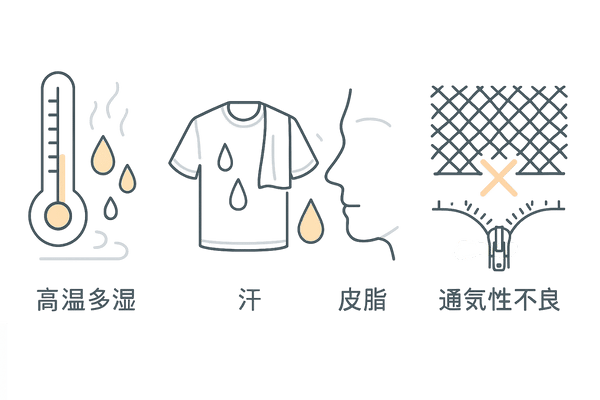
誤ったスキンケア習慣
肌の油分を気にして洗浄力の強いボディソープでゴシゴシ洗ったり、逆に保湿を怠って肌を乾燥させすぎたりすると、皮膚のバリア機能が低下します。
バリア機能が弱まると外部からの刺激に敏感になり、常在菌のバランスも崩れやすくなります。
また、油分の多い保湿クリームやサンオイルの使用が、菌のエサとなり発症の引き金になることもあります。
身体の免疫力低下の影響
過労、睡眠不足、ストレス、不規則な食生活などによって身体の免疫力が低下すると、普段は抑えられているマラセチア菌が活発に増殖しやすくなります。
病気や薬剤(ステロイドなど)の影響で免疫が抑制されている場合も同様です。
抗生物質(抗菌薬)の長期使用
他の病気の治療のために、抗菌薬を長期間服用している場合も注意が必要です。抗菌薬は皮膚の細菌を減らしますが、真菌であるマラセチア菌には効きません。
このことにより、細菌とのバランスが崩れてマラセチア菌が優位になり、毛包炎を発症することがあります。
市販薬でのセルフケア – その限界と注意点
ドラッグストアなどで購入できる市販薬で、マラセチア毛包炎に対処しようと考える方もいるでしょう。しかし、自己判断でのケアには限界とリスクが伴います。
抗真菌成分を含む市販薬
市販薬の中にも、水虫薬などで知られる「抗真菌成分」を含む製品は存在します。
しかし、これらは基本的に水虫など足の白癬菌を対象としたものが多く、マラセチア毛包炎への効果が明記されているものは限られます。
市販されている主な抗真菌成分
| 成分名 | 主な対象疾患 |
|---|---|
| テルビナフィン塩酸塩 | 水虫、いんきんたむし |
| クロトリマゾール | カンジダ症など |
なぜ市販薬だけでは治りにくいのか
マラセチア毛包炎は皮膚の表面だけでなく、毛穴の奥深くで菌が増殖しています。
市販の塗り薬では有効成分が毛穴の深部まで十分に浸透しにくく、菌を完全に抑えることが難しい場合があります。
また、広範囲に広がっている症状に対して、市販の塗り薬だけで対応するのは現実的ではありません。
悪化させてしまう自己判断のリスク
最も危険なのは、マラセチア毛包炎をニキビやあせもと自己判断し、間違った薬を使用してしまうことです。
特にステロイド成分を含む痒み止めなどを安易に使用すると、一時的に炎症が引いたように見えても皮膚の免疫を抑制するため、原因菌であるマラセチア菌をさらに増殖させ、症状を悪化させる危険性が高いです。
- ニキビ薬(抗菌薬)の使用
- ステロイド外用薬の誤用
- 角質を剥がすピーリング剤の過剰な使用
「治らない」が続く焦りと孤立感 – 見た目の問題と向き合うあなたへ
様々なケアを試しても改善しない赤いブツブツは、単なる肌トラブル以上の重荷を心に与えます。
「なぜ自分だけ治らないんだろう」という焦りや、人の目が気になる苦しみは、経験した人にしか分からない深い悩みです。
周囲の視線が気になる心理的負担
夏場に好きな服が着られない、温泉やプールに行くのをためらってしまう、人の視線が背中や胸元に集まっているように感じてしまう…。見た目の問題は、日々の行動や人間関係にまで影響を及ぼします。
「不潔に思われているのではないか」という不安から自信を失い、人との交流を避けるようになることも少なくありません。
この心理的な負担は症状そのものと同じくらい、あるいはそれ以上に辛いものです。
隠すメイクが招く悪循環
デコルテや顔にできたブツブツをコンシーラーやファンデーションで必死に隠そうとすることは、自然な心理です。
しかし、そのメイクが毛穴を塞ぎ、症状をさらに悪化させてしまうという悪循環に陥ることがあります。
隠すことで一時的に安心できても、クレンジングで肌に負担をかけて素肌の状態を見ては落ち込む。この繰り返しは精神的な疲労感を増大させます。
終わりが見えない治療への不安
「この治療法で本当に合っているのだろうか」「いつになったら綺麗な肌に戻れるのだろうか」。
市販薬を試したり、スキンケアを変えたりしても改善が見られないと、出口のないトンネルの中にいるような不安に襲われます。
治療に対する不信感や諦めの気持ちが芽生え、前向きに治療を続ける意欲さえ失ってしまうこともあります。
あなたのその気持ちは決して特別なものではありません。多くの人が同じように悩み、心を痛めています。
医療機関での専門的な治療法
長引くマラセチア毛包炎を確実に治すためには、皮膚科や専門クリニックでの医学的根拠に基づいた治療が必要です。

抗真菌薬の内服治療
症状が広範囲に及ぶ場合や塗り薬だけでは改善が見られない場合、治療の基本となるのが「抗真菌薬」の内服です。
体の内側から薬剤を作用させることで毛穴の奥に潜むマラセチア菌を効果的に殺菌、または増殖を抑制します。
処方される主な経口抗真菌薬
| 薬剤名 | 特徴 |
|---|---|
| イトラコナゾール | 多くの真菌に効果があり、広く使用される |
| フルコナゾール | 皮脂への移行性が良く、効果が期待できる |
抗真菌薬の外用治療(塗り薬)
症状が軽度で範囲が狭い場合や、内服薬の補助として抗真菌薬の塗り薬を処方します。
医療機関で処方される外用薬は市販薬よりも有効成分の濃度が高く、高い効果が期待できます。
処方される主な外用抗真菌薬
| 薬剤名 | 剤形 |
|---|---|
| ケトコナゾール | クリーム、ローション |
| ニゾラール | クリーム、ローション |
症状に応じた治療法の組み合わせ
治療は個々の症状の重症度や範囲、ライフスタイルなどを考慮して行います。
基本は内服薬と外用薬の組み合わせですが、炎症が強い場合には短期間だけ弱いステロイド外用薬を併用して、まず炎症を鎮めることもあります。
また、再発予防の観点から、抗真菌成分配合の洗浄料の使用を指導することもあります。
治療期間の目安と回復までの道のり
治療を始めてから、どのくらいの期間で回復が見込めるのかは誰もが気になるところです。一般的な経過の目安を知っておきましょう。
初期症状の改善まで
適切な治療を開始すれば、通常は2週間から1ヶ月程度で新しいブツブツが出にくくなったり、赤みやかゆみが引いてきたりといった改善が見られ始めます。
まずはこの初期改善を目指して、医師の指示通りに服薬や塗布を続けることが重要です。
再発を防ぐための維持治療
症状が綺麗になったからといって自己判断で治療をやめてしまうと、すぐに再発する可能性があります。
マラセチア菌は常在菌であり、菌が増殖しやすい肌環境が改善されていなければ再び毛包炎を引き起こします。
医師は症状が改善した後も薬の量を減らしたり、間隔をあけたりしながら、しばらくの間は治療を続ける「維持療法」を指示することが一般的です。
治療期間の大まかな目安
| フェーズ | 期間 | 目的 |
|---|---|---|
| 初期治療期 | 2週〜1ヶ月 | 炎症を抑え、新たな発疹を止める |
| 寛解導入期 | 1〜3ヶ月 | 症状を完全に消失させる |
| 維持治療期 | 3ヶ月〜 | 再発しない安定した状態を保つ |
治療効果を高めるための生活改善
薬による治療と並行して、マラセチア菌が増殖する原因となった生活習慣を見直すことが回復を早め、再発を防ぐ鍵となります。
食事、睡眠、スキンケアなど、日々の暮らしの中で改善できる点に積極的に取り組みましょう。
治療後のスキンケアと再発予防
治療によって綺麗な肌を取り戻した後も良い状態を維持するためには、日々のスキンケアと生活習慣が非常に重要です。
日常で使う石鹸や洗浄料の選び方
肌のバリア機能を保つため、洗浄力が強すぎない低刺激性の製品を選びましょう。
また、再発予防として抗真菌成分(ミコナゾール硝酸塩など)が配合された薬用のボディソープやシャンプーを、週に数回使用するのも効果的です。
皮脂コントロールを意識した保湿ケア
肌が乾燥すると、かえって皮脂が過剰に分泌されることがあります。入浴後は油分の少ないローションやジェルタイプの保湿剤で、しっかりと水分を補給しましょう。
「ノンコメドジェニックテスト済み」など、毛穴を詰まらせにくい処方の製品を選ぶのがお勧めです。
汗をかいた後の適切な対処法
汗はマラセチア菌の栄養源となります。スポーツなどで汗をかいた後はできるだけ早くシャワーを浴びるか、濡れたタオルで汗を拭き取り、清潔な衣類に着替えましょう。
衣類は通気性や吸湿性の良い綿や機能性素材のものを選ぶと良いでしょう。

再発予防のための生活習慣ポイント
| 項目 | 具体的な対策 |
|---|---|
| 衣類 | 通気性の良い素材を選び、こまめに着替える |
| 寝具 | シーツや枕カバーをこまめに洗濯し、清潔に保つ |
| 食事 | 脂肪分や糖分の多い食事を避け、ビタミンB群を積極的に摂る |
マラセチア毛包炎に戻る
マラセチアによる毛包炎に関するよくある質問
- 治療中に化粧はできますか?
-
症状が出ている部位のメイクは、できるだけ避けるのが望ましいです。ファンデーションやコンシーラーは毛穴を塞ぎ、症状を悪化させる可能性があります。
どうしても必要な場合は油分の少ないパウダータイプのものを選び、帰宅後はすぐに優しく洗い流してください。
- 治った後に跡は残りますか?
-
通常、適切に治療すれば跡形なく治ることがほとんどです。
しかし炎症が強かったり、掻きむしってしまったりすると、炎症後色素沈着というシミのような跡が残ることがあります。
この跡も時間とともに薄くなりますが、気になる場合は別途美白治療などを相談してください。
- 家族や他人にうつることはありますか?
-
いいえ、うつることはありません。
マラセチア菌は誰の皮膚にも存在する常在菌であり、病原性が低いため、人から人へ感染して発症することはありません。
タオルなどを共有しても問題ありませんが、衛生面から個別に使うのが一般的です。
- 食生活で気をつけることはありますか?
-
バランスの取れた食事が基本です。特に脂肪分や糖分の多い食事は皮脂の分泌を増やすため、摂りすぎに注意しましょう。
皮脂の分泌をコントロールする働きのあるビタミンB2(レバー、卵など)やビタミンB6(マグロ、カツオなど)を意識して摂取することをお勧めします。

参考文献
SUZUKI, Chikako, et al. Treatment outcomes for malassezia folliculitis in theDermatology department of a university hospital in Japan. Medical mycology journal, 2016, 57.3: E63-E66.
AKAZA, Narifumi, et al. Malassezia folliculitis is caused by cutaneous resident Malassezia species. Medical Mycology, 2009, 47.6: 618-624.
SAUNTE, Ditte ML; GAITANIS, George; HAY, Roderick James. Malassezia-associated skin diseases, the use of diagnostics and treatment. Frontiers in cellular and infection microbiology, 2020, 10: 112.
MIYACHI, Hideaki, et al. Keratinocyte IL-36 receptor/MyD88 signaling mediates Malassezia-induced IL-17–dependent skin inflammation. The Journal of Infectious Diseases, 2021, 223.10: 1753-1765.
NUMATA, Shigeki, et al. Analysis of facial skin-resident microbiota in Japanese acne patients. Dermatology, 2014, 228.1: 86-92.











