背中や胸、顔にできる赤いブツブツ。「ニキビだと思ってケアしているのに一向に治らないどころか、かゆみがひどい…」それは、もしかしたら「マラセチア毛包炎」かもしれません。
マラセチア毛包炎はニキビと見た目が似ていますが、原因も治療法も全く異なります。原因は、私たちの皮膚にもともと存在する常在菌の一種、マラセチア菌です。
この記事では、しつこいかゆみを引き起こすマラセチア毛包炎の正体、症状を悪化させる原因、そしてかゆみを和らげるための具体的なセルフケアから専門的な治療法までを詳しく解説します。
この記事の執筆者

AGAメディカルケアクリニック 統括院長
前田 祐助
【経歴】
慶應義塾大学医学部医学研究科卒業
慶應義塾大学病院 初期臨床研修課程終了
大手AGAクリニック(院長)を経て、2018年に薄毛・AGA治療の「AGAメディカルケアクリニック」新宿院を開設
2020年に横浜院、2023年に東京八重洲院を開設
資格・所属学会・症例数
【資格】
- 医師免許
- ⽇本医師会認定産業医
- 医学博士
【所属学会】
- 日本内科学会
- 日本美容皮膚科学会
- 日本臨床毛髪学会
【症例数】
3万人以上※
※2018年5月~2022年12月AGAメディカルケアクリニック全店舗の延べ患者数
これってニキビ?マラセチア毛包炎の症状と見分け方
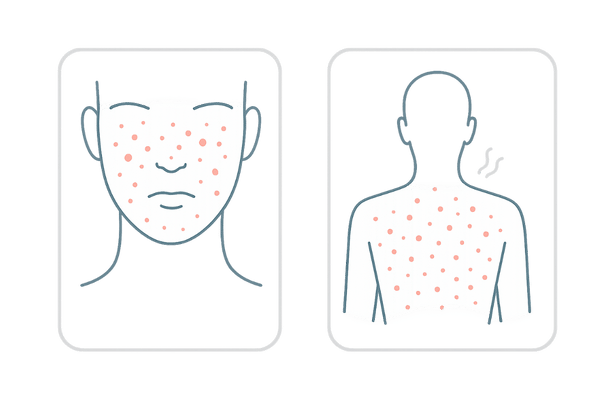
マラセチア毛包炎は、一般的なニキビ(尋常性ざ瘡)と間違われやすい皮膚疾患です。しかし、よく観察すると症状にはいくつかの特徴的な違いがあります。
正しいケアのためには、まずこの違いを見分けることが重要です。
赤く、均一な大きさのブツブツ
マラセチア毛包炎の典型的な症状は毛穴に沿って現れる1〜2mm程度の赤みを帯びたブツブツ(丘疹)です。
ニキビのように大きさや形がバラバラではなく、比較的均一な大きさのものが多発するのが特徴です。時に、先端に小さな膿を持つこともあります。
我慢できないほどの強いかゆみ
ニキビとの最大の違いとも言えるのが、「強いかゆみ」を伴う点です。
ニキビは炎症が強い場合に痛みを感じることが多いですが、マラセチア毛包炎ではチクチク、ムズムズするような、時には我慢できないほどのかゆみを感じることが特徴的です。
ニキビとマラセチア毛包炎の比較
| 項目 | ニキビ(尋常性ざ瘡) | マラセチア毛包炎 |
|---|---|---|
| 主な症状 | 痛み、様々な大きさの皮疹 | 強いかゆみ、均一な大きさの皮疹 |
| コメド(面皰) | 存在する(白ニキビ、黒ニキビ) | 存在しない |
| 好発部位 | 顔、Tゾーン | 背中、胸、デコルテ、肩、顔 |
背中や胸、デコルテにできやすい
皮脂の分泌が多い場所にできやすいのはニキビと同じですが、マラセチア毛包炎は特に背中、胸、デコルテ、肩、腕の上部といった体幹部に好発します。
顔では髪の生え際やおでこ、フェイスラインなどに見られます。
かゆみの原因は常在菌?マラセチア菌の増殖
マラセチア毛包炎を引き起こす「マラセチア菌」は、実は誰の皮膚にも存在する常在菌(皮膚にもともと住み着いている菌)の一種です。
普段は無害ですが、特定の条件下で異常に増殖することで、かゆみなどの皮膚トラブルを引き起こします。
皮脂を好むカビ(真菌)の一種
マラセチア菌は細菌ではなく「真菌」、つまりカビの仲間です。皮脂を栄養源として好むため、皮脂腺が多く分布する毛穴の奥に潜んでいます。
健康な皮膚では他の常在菌とバランスを保ちながら共存しています。
増殖の引き金は「高温・多湿」
マラセチア菌は高温多湿の環境を好みます。汗をかいて皮膚が蒸れた状態が続くと、それを絶好の機会として爆発的に増殖し始めます。
夏場や運動後、湿度の高い季節に症状が悪化しやすいのはこのためです。
マラセチア菌が増殖しやすい環境
| 環境要因 | 具体的な状況 |
|---|---|
| 高温・多湿 | 夏場、梅雨の時期、暖房の効いた室内 |
| 汗・皮脂 | スポーツ後、脂性肌、汗をかきやすい体質 |
| 皮膚の密閉 | 通気性の悪い衣類、絆創膏の長時間貼付 |
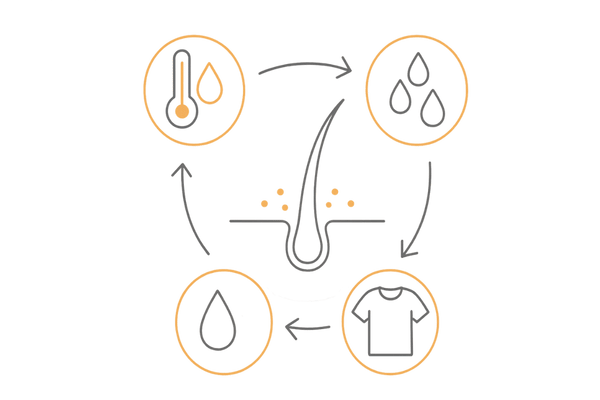
菌の代謝物が炎症とかゆみを引き起こす
増殖したマラセチア菌は皮脂を分解する過程で様々な代謝物を作り出します。
これらの代謝物が毛穴を刺激し、炎症反応を引き起こすことで、赤いブツブツやかゆみといった症状が現れるのです。
マラセチア毛包炎を悪化させる生活習慣
マラセチア菌の増殖は日々の何気ない生活習慣が大きく影響しています。ご自身の生活を振り返り、悪化させる要因がないかチェックしてみましょう。
汗をかいたまま放置する
スポーツや肉体労働で汗をかいた後、シャワーを浴びずに長時間放置するのは最も危険な習慣です。
汗と皮脂が混じり合った湿った皮膚は、マラセチア菌にとって最高の繁殖場所となります。汗をかいたらできるだけ速やかに洗い流すか、清潔なタオルで拭き取ることが重要です。
通気性の悪い衣類の着用
ポリエステルなどの化学繊維でできた体にぴったりとフィットする衣類は、汗を吸湿しにくく、皮膚表面が蒸れやすくなります。
特に運動時には吸湿速乾性の高い素材を選ぶ、普段着はコットンなどの通気性の良い素材を選ぶといった工夫が必要です。
不適切なスキンケア
皮脂を気にするあまり、洗浄力の強いボディソープでゴシゴシ洗いすぎるのは逆効果です。皮膚のバリア機能を損ない、かえって皮脂の過剰分泌を招くことがあります。
また、油分の多い保湿クリームやオイルの使用はマラセチア菌に栄養を与えてしまうため、症状が出ている部位には避けるべきです。
悪化要因となる生活習慣
- 汗の放置
- 通気性の悪い衣類
- 過剰な洗浄
- 油分の多い保湿剤の使用
かゆみを和らげるセルフケア – 日常でできる対策

マラセチア毛包炎のかゆみを緩和し、症状を改善するためには、原因菌の増殖を抑えて皮膚を清潔で乾燥した状態に保つことが基本となります。
抗真菌成分配合の洗浄料を使う
原因がカビの一種であるため、マラセチア菌の増殖を抑える「抗真菌成分」が配合された薬用のシャンプーやボディソープの使用が有効です。
ミコナゾール硝酸塩やピロクトンオラミンといった成分が含まれている製品を選びましょう。
優しく洗い、しっかり乾かす
洗浄料はよく泡立て、ナイロンタオルなどで擦らず、手で優しく洗うように心がけてください。洗浄成分が残らないよう、すすぎは十分に行います。
入浴後は清潔なタオルで水分を優しく押さえるように拭き取り、皮膚をしっかりと乾燥させることが重要です。
衣類や寝具を清潔に保つ
肌に直接触れる衣類や寝具(シーツ、パジャマ)はこまめに洗濯し、清潔な状態を保ちましょう。
一度着用した衣類を繰り返し着ることは避け、特に汗をかいた日は必ず着替えるようにしてください。
かゆみ対策のポイント
| 対策 | 具体的な方法 |
|---|---|
| 洗浄 | 抗真菌成分配合の洗浄料で優しく洗う |
| 乾燥 | 入浴後は水分をしっかり拭き取る |
| 清潔 | 衣類や寝具をこまめに洗濯する |
掻きむしりは絶対ダメ!かゆい時のNG行動とその先にあるもの
「かゆい」。その原始的な感覚は私たちの理性をいとも簡単に麻痺させます。特にマラセチア毛包炎のしつこいかゆみは、仕事中もリラックスしているはずの夜も容赦なく襲ってきます。
「掻いてはいけない」と頭では分かっていても無意識のうちに手が伸びてしまう。その経験は決してあなただけのものではありません。
「掻く」という一瞬の快感と、長い後悔
掻きむしった瞬間、確かにかゆみは一瞬和らぎます。しかしそれは問題の先延ばしに過ぎません。
爪で皮膚を傷つけることで皮膚のバリア機能は破壊され、ヒスタミンという更なるかゆみ物質が放出されます。
この「かゆみの悪循環」に一度陥ると、自力で抜け出すのは非常に困難です。
あなたの肌が記憶する「掻き跡」
掻き壊した傷は、やがて炎症後色素沈着という茶色いシミや、ケロイドのような盛り上がった傷跡(瘢痕)として、あなたの肌に長く残ってしまう可能性があります。
ブツブツが治った後も、この「掻き跡」が残り続けることで夏に肌を見せる服を着るのをためらったり、人の視線が気になったりする。
かゆみとの戦いは肌だけでなく、心にも消えない跡を残すことがあるのです。
掻きむしりがもたらす未来
| 行動 | 短期的な結果 | 長期的な結果 |
|---|---|---|
| 掻きむしる | 一時的なかゆみの緩和 | 炎症後色素沈着(シミ) |
| 皮膚の損傷、さらなるかゆみ | 肥厚性瘢痕(傷跡)、自信の喪失 |

かゆみと戦うあなたへ
私たちはそのつらいかゆみと、それに伴う心の葛藤を深く理解します。だからこそ、掻いてしまう自分を責めないでください。
大切なのは、その衝動を一人で抑え込もうとせず、専門家の助けを借りて「かゆみの根本原因」を断ち切ることです。適切な治療でかゆみを取り除けば、掻く必要はなくなります。
あなたの肌と心を守るために、私たちは全力でサポートします。
症状が改善しない・繰り返す場合は専門クリニックへ
セルフケアを続けてもかゆみやブツブツが改善しない、あるいは一度良くなっても再発を繰り返す場合は、皮膚科や専門クリニックを受診することが重要です。
市販薬では対応できない、より専門的な治療が必要です。
診断の確定
医師は皮疹の状態を詳しく観察し、診断を確定します。
症状が典型的でない場合は皮膚の表面をこすって菌を採取し、顕微鏡で確認する検査(直接鏡検)を行うこともあります。
抗真菌薬による治療
マラセチア毛包炎の治療の基本は原因菌であるマラセチア菌を殺菌・抑制する「抗真菌薬」です。
症状の範囲や重症度に応じて、塗り薬(外用薬)と飲み薬(内服薬)を使い分けます。
主な治療薬
| 種類 | 特徴 | 代表的な薬剤 |
|---|---|---|
| 外用薬(塗り薬) | 症状が軽度・限定的な場合に用いる | ケトコナゾール、ニゾラールなど |
| 内服薬(飲み薬) | 症状が広範囲・重症な場合に用いる | イトラコナゾール、フルコナゾールなど |
治療期間の目安
外用薬の場合は数週間〜1ヶ月程度、内服薬の場合は2〜4週間程度の治療で多くの場合症状は改善します。
ただし再発しやすい疾患であるため、症状が治まった後も抗真菌成分配合の洗浄料を使うなど、日々の予防ケアを続けることが大切です。
マラセチア毛包炎に戻る
マラセチア毛包炎のかゆみに関するQ&A
マラセチア毛包炎のかゆみについて、患者さんからよくいただく質問にお答えします。
- AGA治療薬で悪化することはありますか?
-
AGA治療薬自体がマラセチア毛包炎を直接悪化させることはありません。
しかし、AGAの方はもともと皮脂分泌が活発な傾向があるため、マラセチア毛包炎を併発しやすい素地があると言えます。
頭皮に同様の症状が出ている場合は脂漏性皮膚炎の可能性もあり、専門医による鑑別診断が重要です。
- かゆい時は冷やしても良いですか?
-
はい、かゆみが強い時の応急処置として、清潔なタオルで包んだ保冷剤などで患部を冷やすことは有効です。冷やすことでかゆみの知覚神経が一時的に鈍くなり、症状が和らぎます。
ただし、これは根本的な解決策ではないため、症状が続く場合は必ず受診してください。
- 家族や他人にうつりますか?
-
マラセチア菌は誰の皮膚にもいる常在菌が原因なので、他人からうつったり、他人へうつしたりすることはありません。
タオルなどを共有しても問題ありません。
- 治った後のシミや跡は消えますか?
-
掻き壊さずに早期に適切な治療を行えば、炎症が治まるとともに赤みは自然に消えていきます。
しかし、強く掻きむしってしまった後の炎症後色素沈着(シミ)や傷跡は、消えるまでに数ヶ月〜数年かかるか、完全に消えない場合もあります。
跡を残さないためにも、早期治療と「掻かない」ことが何よりも重要です。

以上
参考文献
SUZUKI, Chikako, et al. Treatment outcomes for malassezia folliculitis in theDermatology department of a university hospital in Japan. Medical mycology journal, 2016, 57.3: E63-E66.
MOCHIZUKI, Takashi, et al. Guidelines for the management of dermatomycosis (2019). The Journal of Dermatology, 2020, 47.12: 1343-1373.
FUKUYAMA, Masahiro; ITO, Taisuke; OHYAMA, Manabu. Alopecia areata: Current understanding of the pathophysiology and update on therapeutic approaches, featuring the Japanese Dermatological Association guidelines. The Journal of dermatology, 2022, 49.1: 19-36.
HARADA, Kazutoshi, et al. Malassezia species and their associated skin diseases. The Journal of dermatology, 2015, 42.3: 250-257.
MIMA, Yoshihito; YAMAMOTO, Masako; IOZUMI, Ken. Cutaneous adverse events following nemolizumab administration: a review. Journal of Clinical Medicine, 2025, 14.9: 3026.
SAUNTE, Ditte ML; GAITANIS, George; HAY, Roderick James. Malassezia-associated skin diseases, the use of diagnostics and treatment. Frontiers in cellular and infection microbiology, 2020, 10: 112.











