最近、抜け毛が増えたり、頭皮に気になる変化が現れたりしていませんか? もしかしたら、それは単なる薄毛ではなく「梅毒性脱毛症」かもしれません。
この記事では、薄毛に悩む男性の皆様に向けて、梅毒性脱毛症の基本的な知識から、症状、原因、検査、そして大切な治療法や予防策まで詳しく解説します。
この記事の執筆者

AGAメディカルケアクリニック 統括院長
前田 祐助
【経歴】
慶應義塾大学医学部医学研究科卒業
慶應義塾大学病院 初期臨床研修課程終了
大手AGAクリニック(院長)を経て、2018年に薄毛・AGA治療の「AGAメディカルケアクリニック」新宿院を開設
2020年に横浜院、2023年に東京八重洲院を開設
資格・所属学会・症例数
【資格】
- 医師免許
- ⽇本医師会認定産業医
- 医学博士
【所属学会】
- 日本内科学会
- 日本美容皮膚科学会
- 日本臨床毛髪学会
【症例数】
3万人以上※
※2018年5月~2022年12月AGAメディカルケアクリニック全店舗の延べ患者数
その薄毛、もしかしたら梅毒性脱毛症かも?
薄毛や抜け毛の悩みは多くの方が抱えていますが、その原因はAGA(男性型脱毛症)だけではありません。
近年、性感染症である梅毒の罹患者数が増加傾向にあり、それに伴って「梅毒性脱毛症」という言葉を耳にする機会も増えてきました。
これは、梅毒の症状の一つとして現れる脱毛のことです。見過ごされがちなこの脱毛症について、まずは基本的な理解を深めましょう。
梅毒とは何か
梅毒は、「梅毒トレポネーマ」という細菌に感染することで引き起こされる全身性の性感染症です。感染すると、時間経過とともに様々な症状が体の各部位に現れます。
治療せずに放置すると深刻な健康問題を引き起こす可能性があるため、早期の対応が重要です。
梅毒の感染経路
主な感染経路は、感染部位の粘膜や皮膚と、性的接触(性交、オーラルセックス、アナルセックスなど)を介して直接接触することです。まれに、皮膚の小さな傷などから感染することもあります。
日常生活での接触(握手、同じ食器の使用など)で感染するリスクは極めて低いと考えられています。
梅毒の進行と脱毛症
梅毒は進行性の疾患で、症状の現れ方によっていくつかの病期に分けられます。梅毒性脱毛症は、主に「第二期梅毒」の時期に見られる症状の一つです。
この時期には、脱毛の他にも特徴的な発疹などが現れることがあります。
なぜ髪が抜ける?梅毒性脱毛症の基本
梅毒に感染すると、なぜ髪の毛が抜けてしまうのでしょうか。ここでは、梅毒性脱毛症が起こる基本的な仕組みと、その特徴について解説します。
梅毒トレポネーマと毛包への影響
梅毒の原因菌である梅毒トレポネーマが血流に乗って全身に広がり、毛髪を作り出す器官である「毛包」に影響を与えることで脱毛が引き起こされると考えられています。
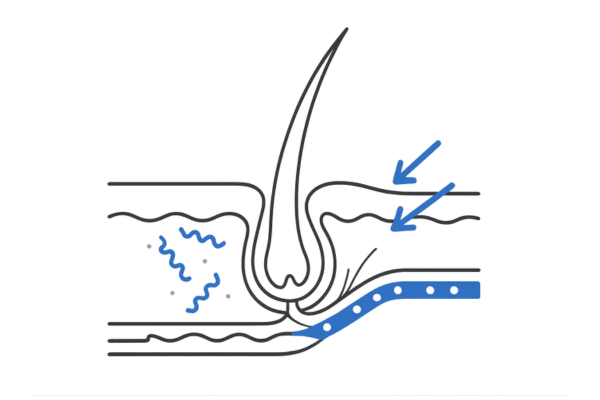
菌が毛包周囲で炎症反応などを起こし、毛髪の正常な成長サイクルを妨げることが脱毛の直接的な原因となります。
脱毛が起こる時期
梅毒性脱毛症は、感染後すぐに見られるわけではありません。一般的には、梅毒感染から数週間~数ヶ月が経過した「第二期梅毒」の症状として現れます。
この時期は、梅毒トレポネーマが血液を介して全身に広がり、活動性が高まっている状態です。
梅毒の進行段階と主な症状
| 病期 | 主な潜伏期間・発症時期の目安 | 主な症状の例 |
|---|---|---|
| 第一期梅毒 | 感染後約3週間~3ヶ月 | 初期硬結、硬性下疳(感染部位のしこりや潰瘍)、無痛性リンパ節腫脹 |
| 第二期梅毒 | 感染後約3ヶ月~3年 | 梅毒性脱毛症、バラ疹(体幹や手足の発疹)、梅毒性乾癬、扁平コンジローマ、発熱、倦怠感 |
| 潜伏梅毒 | 第二期症状消退後 | 無症状だが体内には菌が存在。早期(1年以内)と後期(1年以上)に分類。 |
| 晩期梅毒(第三期・第四期) | 感染後数年~数十年 | ゴム腫、心血管梅毒、神経梅毒など重篤な臓器障害 |
梅毒の感染経路の例
- コンドームを使用しない性交渉
- 不特定多数との性的接触
- 感染者とのオーラルセックスやアナルセックス
- 稀に母子感染(先天梅毒)
他の脱毛症との違い
脱毛症には様々な種類がありますが、梅毒性脱毛症には特有の見た目や特徴があります。AGAや円形脱毛症など、他の脱毛症との違いを知っておくことは早期発見の手がかりになります。
円形脱毛症とは違う – 梅毒性脱毛症の特徴的な症状
梅毒性脱毛症はその見た目に特徴があります。一般的な円形脱毛症やAGAとは異なる脱毛パターンを示すことが多く、これを知っておくことが早期発見に繋がります。
頭皮だけでなく、他の部位にも症状が現れることがあります。
脱毛の見た目とパターン
梅毒性脱毛症で最も特徴的なのは、「びまん性脱毛」と「虫食い状脱毛」です。びまん性脱毛では、頭部全体的に毛髪が薄くなる印象を与えます。
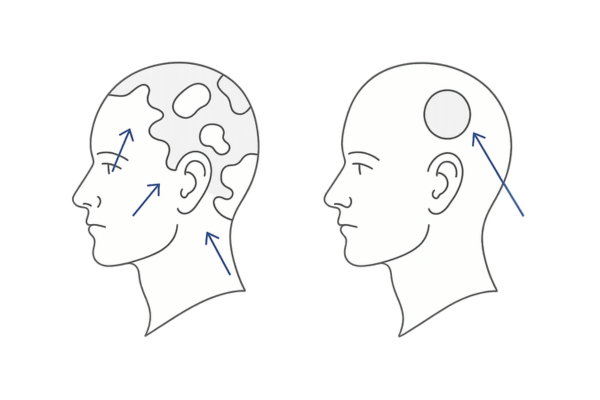
一方、虫食い状脱毛(まだら状脱毛とも呼ばれます)では、小さな円形や不整形の脱毛斑が頭皮のあちこちに多発し、まるで虫に食われたかのように見えるのが特徴です。
特に後頭部や側頭部に見られやすい傾向があります。
頭皮以外の脱毛症状
梅毒性脱毛症の症状は、頭髪だけに限定されません。眉毛の外側3分の1が薄くなる「眉毛脱毛」や、まつ毛が抜けることもあります。
これらの症状は、他の脱毛症ではあまり見られないため、梅毒性脱毛症を疑う重要なサインとなります。
脱毛以外の梅毒第二期の主な症状
- バラ疹(体幹や手足に現れる淡い赤い発疹)
- 梅毒性アンギーナ(扁桃の腫れや発赤)
- 扁平コンジローマ(肛門周囲や陰部の平たく隆起したイボ)
- 発熱、倦怠感、関節痛、筋肉痛
- リンパ節の腫れ
随伴する可能性のある皮膚症状
梅毒性脱毛症が現れる第二期梅毒の時期には、脱毛以外にも様々な皮膚症状が見られることがあります。代表的なものに「バラ疹」があります。
これは、体幹や手足、顔面などに現れる淡いピンク色の発疹で、痒みを伴わないことが多いのが特徴です。その他、手のひらや足の裏に乾癬様の角化性丘疹(梅毒性乾癬)が現れることもあります。
これらの皮膚症状と脱毛が同時に見られる場合は、梅毒の可能性を強く疑う必要があります。
梅毒性脱毛症と一般的な円形脱毛症の比較
| 特徴 | 梅毒性脱毛症 | 一般的な円形脱毛症 |
|---|---|---|
| 脱毛の形状 | 虫食い状(まだら状)、びまん性、不整形な小脱毛斑が多発 | 境界明瞭な円形・楕円形の脱毛斑 |
| 脱毛範囲 | 頭部全体、特に後頭部・側頭部。眉毛、まつ毛にも及ぶことあり。 | 頭部の一部~全体、眉毛、体毛にも及ぶことあり。 |
| 頭皮の状態 | 軽度の赤みやフケを伴うことあり。炎症は強くないことが多い。 | 炎症所見は通常ないが、活動期に軽度の赤みを伴うことあり。 |
| 原因 | 梅毒トレポネーマ感染 | 自己免疫疾患、遺伝的要因、ストレスなど |
| 随伴症状 | バラ疹、発熱、倦怠感など梅毒第二期の全身症状 | 爪の異常(点状陥凹など)を伴うことあり。全身症状は稀。 |
今すぐできる自宅でのセルフチェック方法
「もしかして梅毒性脱毛症かも?」と不安に感じたら、まずはご自身で確認できるポイントをチェックしてみましょう。
ただし、セルフチェックはあくまで目安であり、確定診断には専門医による診察と検査が必要です。気になる点があれば、早めに医療機関を受診しましょう。
頭皮と毛髪の状態を確認する

鏡を使って、頭皮全体と髪の毛の状態を注意深く観察します。特に以下の点に注目してください。
脱毛斑の形状と分布
小さな円形や不規則な形の脱毛斑が、頭の広範囲に散らばって多発していないか確認します。特に、後頭部や側頭部によく見られる傾向があります。
「虫に食われたような」まだらな抜け方をしていないかどうかがポイントです。
頭皮の色や状態
脱毛部分の頭皮が赤みを帯びていたり、フケが目立ったりしていないか確認します。ただし、梅毒性脱毛症では、頭皮の炎症がそれほど強くない場合もあります。
抜け毛の量と質
最近、急に抜け毛が増えたと感じるか、シャンプー時や枕元の抜け毛の量を確認します。抜けた毛の毛根部分に異常がないかも見てみましょう(ただし、肉眼での判断は難しいです)。
全身の症状もチェックする
梅毒性脱毛症は、梅毒という全身疾患の一症状です。そのため、脱毛以外にも体に変化が現れている可能性があります。
皮膚の発疹
特に体幹(胸、背中、お腹)や手のひら、足の裏などに、痒みのない淡い赤い発疹(バラ疹など)が出ていないか確認します。
リンパ節の腫れ
首の付け根、脇の下、足の付け根などのリンパ節が腫れていないか触って確認します。梅毒では、痛みを伴わないことが多いです。
その他の体調変化
原因不明の発熱、全身の倦怠感、筋肉痛、関節痛などが続いていないかも注意しましょう。
梅毒性脱毛症のセルフチェックポイント
| チェック項目 | 確認するポイント | 梅毒性脱毛症の可能性を示唆する所見 |
|---|---|---|
| 脱毛のパターン | 脱毛斑の形、大きさ、分布 | 小さな虫食い状・まだら状の脱毛斑が多発、びまん性の脱毛 |
| 脱毛部位 | 頭髪、眉毛、まつ毛など | 頭髪(特に後頭部・側頭部)、眉毛の外側、まつ毛の脱毛 |
| 頭皮の状態 | 色、フケ、炎症の有無 | 軽度の赤み、細かいフケ(顕著な炎症はないことも) |
| 皮膚症状 | 体幹、手足、顔などの発疹 | 痒みのない淡い赤い発疹(バラ疹など)、手のひら・足裏の角化性発疹 |
| リンパ節 | 首、脇の下、股関節などの腫れ | 痛みのないリンパ節の腫れ |
| 全身症状 | 発熱、倦怠感、関節痛など | 原因不明の発熱、持続する倦怠感、筋肉痛、関節痛 |
感染から脱毛まで – 梅毒性脱毛症が起こる仕組み
梅毒に感染してから、実際に脱毛の症状が現れるまでには、体内でいくつかの段階があります。この感染から発症に至る流れを知ることで、梅毒性脱毛症への理解を深めることができます。
梅毒トレポネーマの体内への侵入と増殖
梅毒の原因菌である梅毒トレポネーマは、主に性的接触によって皮膚や粘膜の微細な傷から体内に侵入します。侵入した菌は、まずその部位で増殖を開始します。
これが梅毒の第一期にあたり、感染部位には初期硬結や硬性下疳と呼ばれるしこりや潰瘍が形成されることがあります。この時期には、まだ脱毛症状は現れません。
血行性播種と第二期梅毒への移行
第一期の症状が自然に消退した後(治療しなければ菌は残存します)、梅毒トレポネーマはリンパ流や血流に乗って全身に広がります。これを血行性播種と呼びます。
菌が全身に広がることで、梅毒は第二期へと移行します。この第二期梅毒の時期に、梅毒性脱毛症を含む多彩な症状が現れます。
毛包への攻撃と脱毛の発現
全身に広がった梅毒トレポネーマの一部が、毛髪を産生する器官である毛包に到達し、そこで炎症反応などを引き起こします。この炎症や菌の直接的な影響により、毛母細胞の活動が阻害され、正常な毛髪の成長サイクルが乱れます。
その結果、毛髪が十分に成長する前に抜け落ちてしまったり、新しい毛髪が生えてこなくなったりすることで、脱毛症状が現れます。
特に、急速に分裂・増殖している毛母細胞が影響を受けやすいため、特徴的な脱毛パターンが生じると考えられています。
梅毒トレポネーマ感染から脱毛発現までの期間の目安
| 段階 | 感染からの期間(目安) | 主な出来事 |
|---|---|---|
| 感染機会 | 0日 | 梅毒トレポネーマへの曝露 |
| 菌の侵入・局所増殖 | 数日~3週間 | 感染部位での菌の定着と増殖開始 |
| 第一期梅毒症状発現 | 約3週間~3ヶ月 | 初期硬結、硬性下疳など |
| 血行性播種 | 第一期症状出現中~消退後 | 菌がリンパ・血液を介して全身へ拡散 |
| 第二期梅毒症状発現(脱毛含む) | 約3ヶ月~(数年に及ぶことも) | バラ疹、発熱、倦怠感、そして梅毒性脱毛症など |
この期間は個人差があり、あくまで目安です。症状の出方や時期も人によって異なります。
早期発見が鍵!必要な検査と診断の流れ
梅毒性脱毛症の疑いがある場合、正確な診断のためには専門医による診察と検査が重要です。
早期に発見し、適切な治療を開始することで、脱毛症状の改善はもちろん、梅毒の進行を食い止め、深刻な合併症を防ぐことができます。
医療機関での問診と視診
まず、医師が症状について詳しく聞き取ります。いつから脱毛が気になり始めたか、脱毛の範囲やパターン、頭皮の状態、他に気になる症状(発疹、発熱、倦怠感など)がないかなどを伝えます。
また、性交渉歴や過去の梅毒感染歴なども診断の参考になるため、正直に話すことが大切です。その後、医師が頭皮や毛髪の状態、全身の皮膚症状などを詳しく観察します。
梅毒の診断に用いる血液検査
梅毒の診断は、主に血液検査によって行います。血液中に梅毒トレポネーマに対する抗体が存在するかどうかを調べることで、感染の有無や活動性を評価します。
主な血液検査の種類
梅毒の血液検査には、大きく分けて2つの種類があります。
| STS法(脂質抗原法) | RPR法、ガラス板法など。梅毒によって体内にできる物質(カルジオリピンに対する抗体)を検出します。梅毒の活動性や治療効果の判定に用いられます。ただし、梅毒以外の疾患(膠原病など)や妊娠でも陽性になることがあるため(生物学的偽陽性)、注意が必要です。 |
|---|---|
| TPHA法・TP抗体検査(梅毒トレポネーマ抗体法) | 梅毒トレポネーマそのものに対する抗体を検出します。一度感染すると、治療後も陽性が持続することが多い検査です。感染の既往を確認するのに役立ちます。 |
通常、これら2種類の検査を組み合わせて診断を行います。例えば、両方の検査が陽性であれば、活動性の梅毒である可能性が高くなります。
梅毒の主な血液検査の種類と特徴
| 検査法 | 検出するもの | 主な用途・特徴 |
|---|---|---|
| RPR法 (STS法の一つ) | カルジオリピンに対する抗体(レアギン) | 梅毒の活動性の指標、スクリーニング検査、治療効果判定。定量検査(抗体価)が可能。生物学的偽陽性あり。 |
| TPHA法 / TP抗体検査 | 梅毒トレポネーマに対する特異的抗体 | 梅毒感染の確認。一度陽性になると生涯陽性が続くことが多い。質的検査が主だが、定量も可能。 |
| FTA-ABS法 | 梅毒トレポネーマに対する特異的抗体 | 確認検査として用いられる。感度・特異度が高いが手技が煩雑。 |
検査結果の解釈と診断確定
血液検査の結果は、他の症状や問診内容と合わせて総合的に判断し、診断を確定します。
感染初期には抗体がまだ十分に作られておらず、検査で陰性(偽陰性)となる「ウィンドウピリオド」があるため、感染の疑いが強い場合は、一定期間を空けて再検査を行うこともあります。診断が確定したら、速やかに治療を開始します。
病院受診を検討すべきサイン
- 原因不明の脱毛(特に虫食い状、まだら状)
- 頭皮以外の眉毛やまつ毛の脱毛
- 痒みのない発疹(特に体幹、手のひら、足の裏)
- 性器や口唇のしこりや潰瘍
- リンパ節の腫れ(特に痛みのないもの)
- 原因不明の発熱や倦怠感
これらの症状に気づいたら、皮膚科や性感染症内科、泌尿器科などの専門医がいる病院を受診しましょう。
髪はまた生えてくる?梅毒性脱毛症の治療法と回復期間
梅毒性脱毛症と診断された場合でも、適切な治療を行えば、脱毛症状は改善し、再び髪の毛が生えてくることが期待できます。梅毒そのものを治療することが、脱毛症治療の基本となります。
梅毒治療の基本はペニシリン
梅毒治療の第一選択薬は、抗菌薬である「ペニシリン」です。ペニシリンは梅毒トレポネーマに対して高い効果を示し、長年にわたり標準的な治療薬として用いられてきました。
投与方法は、病期や患者さんの状態に応じて、内服薬または注射薬が選択されます。
内服治療
一般的に、第二期梅毒(梅毒性脱毛症を含む)の場合、アモキシシリンなどのペニシリン系経口抗菌薬を数週間(通常4~8週間程度)服用します。
医師の指示通りに、毎日欠かさず服用を続けることが重要です。
注射治療
ベンジルペニシリンベンザチン筋注(持続性ペニシリン製剤)を1回または複数回注射する方法もあります。内服薬を毎日飲むのが難しい場合や、より確実な治療効果を期待する場合などに選択されることがあります。
ペニシリンアレルギーがある場合は、ミノサイクリンやドキシサイクリンといった他の抗菌薬が代替薬として用いられます。
梅毒性脱毛症の主な治療法
| 治療薬 | 投与方法 | 治療期間の目安(第二期梅毒) | 期待される効果 |
|---|---|---|---|
| ペニシリン系抗菌薬(アモキシシリンなど) | 経口投与(内服) | 4~8週間程度 | 梅毒トレポネーマの殺菌、症状の改善(脱毛、発疹など) |
| ペニシリン系抗菌薬(ベンジルペニシリンベンザチン) | 筋肉内注射 | 1回~数回(病状による) | 梅毒トレポネーマの殺菌、症状の改善(脱毛、発疹など) |
| テトラサイクリン系抗菌薬(ミノサイクリン、ドキシサイクリンなど) | 経口投与(内服) | 4週間程度(ペニシリンアレルギーの場合) | 梅毒トレポネーマの殺菌、症状の改善 |
治療開始後の経過と毛髪の回復
治療を開始すると、梅毒トレポネーマが減少し、体内の炎症が治まっていきます。それに伴い、脱毛症状も徐々に改善に向かいます。
毛髪の回復には時間がかかり、個人差がありますが、一般的には治療開始後1~3ヶ月程度で新しい髪の毛が生え始め、半年~1年程度で元の状態に近くなることが多いです。
ただし、毛包が強くダメージを受けていた場合など、完全に元通りにならないケースも稀にあります。
ヤーリッシュ・ヘルクスハイマー反応について
治療開始後、数時間~1日以内に、一時的に発熱、頭痛、筋肉痛、発疹の悪化などの症状が現れることがあります。
これは「ヤーリッシュ・ヘルクスハイマー反応」と呼ばれ、死滅した梅毒トレポネーマから放出される物質に対する体の反応と考えられています。
通常は1~2日で自然に軽快しますが、症状が強い場合は医師に相談しましょう。
治療効果の判定とフォローアップ
治療が終了した後も、定期的に血液検査(主にRPR法などのSTS法)を行い、治療効果を確認します。抗体価が順調に低下していれば、治療が成功したと判断されます。
医師の指示に従い、必要な期間、フォローアップの検査を受けることが大切です。自己判断で通院をやめてしまうと、再発や治療不十分のリスクがあります。
二度と繰り返さないために。効果的な予防対策
梅毒性脱毛症の治療が無事に終わっても、再感染のリスクは常に存在します。梅毒は一度かかっても免疫ができるわけではないため、予防策を講じることが非常に重要です。
自分自身とパートナーを守るために、正しい知識を身につけ、実践しましょう。
安全な性交渉の実践
梅毒の主な感染経路は性的接触です。したがって、安全な性交渉を心がけることが最も基本的な予防策となります。
コンドームの正しい使用
性交渉(膣性交、アナルセックス、オーラルセックス)の際には、最初から最後まで正しくコンドームを使用することが、感染リスクを大幅に低減します。
ただし、コンドームで覆われない部分の皮膚や粘膜に病変がある場合は、感染の可能性があるため注意が必要です。
安全な性交渉のためにできること
- 性交渉時は必ずコンドームを正しく使用する
- 不特定多数との性交渉を避ける
- パートナーと梅毒や性感染症について話し合う
- オーラルセックスやアナルセックスでも感染リスクがあることを理解する
パートナーへの配慮と検査の推奨
もし自身が梅毒と診断された場合は、性的接触のあったパートナーにもその旨を伝え、検査を受けるよう勧めることが大切です。
パートナーが感染していることに気づかずにいると、無自覚のうちに他の人に感染を広げてしまう可能性があります。また、自身が治療を終えても、未治療のパートナーから再感染する(ピンポン感染)リスクもあります。
お互いの健康を守るために、誠実な対応を心がけましょう。
梅毒感染の予防策
| 予防策 | 具体的な行動 | 期待される効果 |
|---|---|---|
| コンドームの使用 | 性交渉の最初から最後まで正しく装着する | 粘膜接触による感染リスクの低減 |
| パートナーの限定 | 不特定多数との性的接触を避ける | 感染機会の減少 |
| 相互の検査確認 | 新しいパートナーとの性交渉前に検査を受ける、または検査結果を共有する | 無症状感染者からの感染リスクの低減 |
| 定期的な検査 | 性的活動が活発な場合や不安がある場合に定期的に検査を受ける | 早期発見・早期治療による重症化予防と他者への感染拡大防止 |
定期的な検査の重要性
梅毒は初期症状が軽微であったり、無症状の期間があったりするため、気づかないうちに感染していることがあります。
特に性的活動が活発な方や、複数のパートナーがいる方、コンドームを使用しない性交渉がある方などは、定期的に梅毒を含む性感染症の検査を受けることを検討しましょう。
早期発見は、自身の健康を守るだけでなく、感染拡大を防ぐためにも重要です。
治療後の注意点 – 再発を防ぐために知っておくべきこと
梅毒性脱毛症の治療が完了し、髪の毛も回復してきた後も、安心してはいけません。梅毒は再感染する可能性のある疾患であり、また、治療が不十分だった場合には再燃することもあります。
治療後の生活で気をつけるべき点や、再発を防ぐためのポイントを理解しておきましょう。
医師の指示に従った確実な治療完了
最も重要なのは、医師の指示通りに治療を最後まで確実に完了させることです。
症状が改善したからといって自己判断で薬の服用をやめたり、通院を中断したりすると、体内に梅毒トレポネーマが残存し、後に再燃する可能性があります。
処方された薬は全て飲みきり、指定された期間は通院を続けましょう。
治療効果判定の血液検査を必ず受ける
治療終了後、医師は血液検査(主にRPR法など)によって治療効果を判定します。この検査で抗体価が十分に低下していることを確認することが、治癒の証明となります。
通常、治療後数ヶ月から1年程度、定期的にフォローアップの血液検査を行います。この検査を怠ると、治療が不十分であった場合に気づくのが遅れてしまいます。
治療後のフォローアップ
| 項目 | 内容 | 重要性 |
|---|---|---|
| 定期的な血液検査 | RPR法などの抗体価を測定し、治療効果を確認 | 治癒の確認、再燃や再感染の早期発見 |
| パートナーの治療 | 性的パートナーも検査・治療を受ける | ピンポン感染の防止、感染拡大の阻止 |
| 安全な性行動の継続 | コンドームの使用など予防策を続ける | 再感染リスクの低減 |
| 体調変化への注意 | 梅毒を疑う症状が出た場合は速やかに受診 | 再発・再感染の早期対応 |
再感染の予防
梅毒は一度治療して治っても、再び感染する可能性があります。
前述した予防策(安全な性交渉の実践、コンドームの正しい使用、パートナーの検査推奨など)を引き続き徹底することが、再感染を防ぐためには不可欠です。
特に新しいパートナーができた場合や、複数のパートナーがいる場合は、感染リスクが高まることを認識し、慎重に行動しましょう。
体調変化への注意と早期受診
治療後であっても、梅毒を疑うような症状(原因不明の脱毛、発疹、リンパ節の腫れなど)が現れた場合は、放置せずに速やかに医療機関を受診してください。
早期に相談することで、万が一再発や再感染があった場合でも、迅速に対応することができます。
よくある質問
梅毒性脱毛症の概要について理解できた方は、具体的な症状について以下に記事で一緒に勉強していきましょう。
Reference
POMSOONG, Cherrin, et al. Epidemiological, clinical, and trichoscopic features of syphilitic alopecia: a retrospective analysis and systematic review. Frontiers in Medicine, 2022, 9: 890206.
TRÜEB, Ralph M., et al. The Hair and Scalp in Systemic Infectious Disease. In: Hair in Infectious Disease: Recognition, Treatment, and Prevention. Cham: Springer International Publishing, 2023. p. 303-365.
DOCHE, Isabella, et al. Syphilitic alopecia: case reports and trichoscopic findings. Skin appendage disorders, 2017, 3.4: 222-224.
WOLFF, Hans; FISCHER, Tobias W.; BLUME-PEYTAVI, Ulrike. The diagnosis and treatment of hair and scalp diseases. Deutsches Ärzteblatt International, 2016, 113.21: 377.
PIRACCINI, Bianca Maria, et al. Hair and scalp manifestations in secondary syphilis: epidemiology, clinical features and trichoscopy. Dermatology, 2015, 231.2: 171-176.
TOGNETTI, Linda, et al. Syphilitic alopecia: uncommon trichoscopic findings. Dermatology Practical & Conceptual, 2017, 7.3: 55.
FABBROCINI, Gabriella, et al. Hair in Dermatologic Disease. In: Hair Disorders. CRC Press, 2021. p. 194-203.
FABBROCINI, Gabriella, et al. Hair in Dermatologic Disease. In: Hair Disorders. CRC Press, 2021. p. 194-203.
VAFAIE, Janet, et al. Alopecia in association with sexually transmitted disease: a review. CUTIS-NEW YORK-, 2005, 76.6: 361.
CIUPIŃSKA, Magdalena, et al. Nonscarring alopecia and hypopigmented lesions may be unusual signs of secondary syphilis. Skin Appendage Disorders, 2021, 7.3: 203-205.
梅毒性脱毛症の関連記事




